1) Données générales
– les agents infectieux viraux relevant potentiellement d’un traitement immédiat sont VIH et VHB
– la transmission du VIH augmente avec la charge virale de la personne source
– le risque de transmission du VIH est estimé à 0,04% après un rapport oral (fellation réceptive), 0,1% après un rapport vaginal, 0,82% après rapport anal homosexuel
– les actes sexuels à risque exposent également à d’autres complications infectieuses virales (VHC), et à non virales (gonococcie, syphilis, autres IST)
2) Messages importants
– la prise en charge des AERV dans un contexte de rapport sexuel à risque repose sur l’évaluation du risque lié au partenaire (personne source) et aux modalités d’exposition (situation à risque, type de rapport sexuel)
– il faut encourager l’identification du statut immunitaire des partenaires lorsque cela est possible
– il faut savoir considérer le risque de grossesse et proposer une prise en charge adaptée
– les patients exposés doivent prémunir leurs partenaires du risque de transmission des agents infectieux tant que l’absence de séroconversion n’est pas établie
3) Procédure schématisée
– Risque VIH : traitement aux urgences dans les 48 heures
– Risque VHB : traitement en consultation spécialisée dans les 72 heures
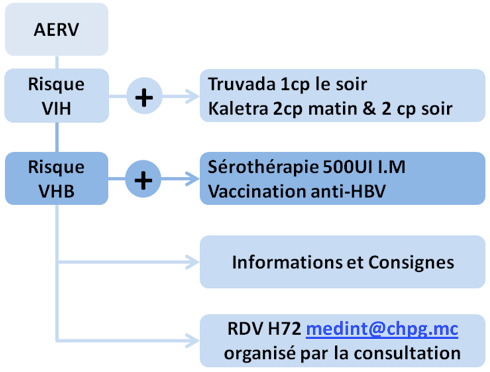
4) Prise en charge du risque VIH
– Evaluation du risque
- le risque existe pour les rapports non protégés ou avec rupture de préservatif
- Personnes sources considérées à risque :
- infection par le VIH connue
- usager de drogues par voie intraveineuse
- originaire d’une zone géographique de forte endémie (>1%)
-
- homme homosexuel ou bisexuel
- partenaires sexuels multiples sans protection
- lésion ulcérante liée à une IST, présente ou passée
- Situations considérées à risque
- acte sexuel sous l’emprise de substances psycho-actives
- agression sexuelle
– Traitement post-exposition (TPE)
- TPE dans le cadre d’une exposition sexuelle
| Type d’exposition | Patient source | ||
|---|---|---|---|
| Infecté par le VIH | Sérologie VIH non connue | ||
| Situation à risque Personne source à risque |
Autre situation | ||
| Rapport anal | TPE recommandé | TPE recommandé | TPE non recommandé |
| Rapport vaginal | TPE non recommandé | TPE non recommandé | |
| Fellation réceptive avec éjaculation | TPE non recommandé | TPE non recommandé | |
- TPE dans le cadre d’une exposition chez les usagers de drogue
| Type d’exposition | Patient source | |
|---|---|---|
| Infecté par le VIH | Sérologie VIH non connue | |
| Risque Important
Partage d’aiguille Partage de seringue Partage de préparation |
TPE recommandé | TPE recommandé |
| Risque Intermédiaire
Partage de récipient Partage de filtre Partage d’eau de rinçage |
TPE non recommandé | |
- TPE est envisagé DANS LES 48 HEURES suivant l’exposition au risque
- TPE est prescrit et délivré POUR 72 heures (trousses préparées dans la pharmacie des urgences)
-
- TRUVADA® : 1cp le soir
- KALETRA® 200/50mg : 2cp le matin et 2cp le soir
-
-
- Les comprimés ne doivent pas être écrasés ni coupés
- A prendre au milieu d’un repas
- Proscrire la consommation de pamplemousse
-
– Lettre d’information
- contenue dans la trousse de TPE
- Dans le cas d’un accident exposant au risque viral avec un patient en cours de traitement pour le VIH,
- si maladie contrôlée (charge virale nulle), mise en route du même traitement que le patient source
- dans tous les autres cas, discussion avec le médecin interniste (Dr Taillan 9786, Dr Keita-Perse 6793, Dr Garnier 9815, astreinte de médecine interne 9708)
4) Prise en charge du risque VHB
– Evaluation du risque
| Statut VHB du sujet exposé | Statut VHB du sujet source | |
|---|---|---|
| AgHBs négatif | AgHBs positif ou inconnu | |
| Hépatite B guérie Ac anti-HBs > 10UI/L |
Risque nul | Risque nul |
| Vacciné contre HBV Ac anti-HBs > 10UI/L |
Risque nul | Risque nul |
| Vacciné contre HBV Ac anti-HBs < 10UI/L |
Risque nul | Risque possible |
| ATCD d’hépatite B non documentée Non vacciné |
Risque nul | Risque possible |
– TPE
- Immunoglobulines anti-HBs : 500 UI I.M dans les 72 heures
5) Prise en charge du risque VHC
– Le suivi VHC s’envisage en cas de contact traumatique ou sanglant
– Il n’existe pas de TPE
6) Biologie aux urgences
– Patient exposé sexuel : ‘plan de piquage’ " exposé sexuel " du logiciel, comprenant :
- NFS
- ALAT
- Bilan sérologique
- TPHA - VDRL
- VIH
- VHC
- anticorps anti-HBs, sauf taux post-vaccinal connu
- béta-HCG chez les femmes en âge de procréer
– Patient exposé sang : ‘plan de piquage’ " exposé liquide " du logiciel, comprenant :
- NFS
- ALAT
- Bilan sérologique
- VIH
- VHC
- anticorps anti-HBs, sauf taux post-vaccinal connu
- béta-HCG chez les femmes en âge de procréer
– Patient source : ‘plan de piquage’ " patient source " du logiciel, comprenant :
- Bilan sérologique
- TPHA - VDRL
- VIH rapide
- VHC
- anticorps anti-HBs
7) Information au patient victime exposé et organisation du suivi
– Envoi d’un mail à medinter@chpg.mc
- avec mention " suivi AERV "
- le nom, le prénom et le numéro de téléphone du patient
- la notion de mise en route d’un TPE ou non
– Remise au patient d’une lettre d’information
8) Bibliographie
– Circulaire interministérielle N°DGS/RI2/DHOS/DGT/DSS/2008/91 du 13 mars 2008 relative aux recommandations de prise en charge des personnes exposées à un risque de transmission du virus de l’immunodéficience humaine (VIH).
– Arrêté du 6 mars 2007 fixant les conditions d’immunisation des personnes visées à l’article L. 3111-4 du code de la santé publique.
– Stratégies de dépistage biologique des hépatites virales B et C. Recommandations de la HAS, mars 2011.
– RAPPORT YENI 2010 : Prise en charge médicale des personnes infectées par le VIH. Prise en charge des situations d’exposition au risque viral chez l’adulte : chapitre 17, pages 350-362.



