1) Définition :
– Définition de la maigreur par l’IMC
- Indice de Masse Corporelle = Poids (kg) / Taille²(m)
- chez la femme adulte : IMC < 18,5
– L’anorexie mentale est un Trouble du Comportement Alimentaire (TCA)
- sex ratio de l’anorexie mentale : 9 femmes pour 1 homme
- anorexie masculine surement sous évaluée : touche plus souvent les athlètes de haut niveau (body-builders, lutteurs) avec tendance plus fréquente à l’hyperactivité physique qu’à l’hyperinvestissement intellectuel : préoccupations souvent centrées sur la musculature. Association à une comorbidité psychiatrique sévère plus fréquente.
– Pathologie psychiatrique, l’anorexie a de nombreuses conséquences somatiques
– Il existe 2 types d’anorexie mentale :
- type restrictif
- type avec crises de boulimie/vomissements ou prise de purgatifs
– Définition DSM-IV : dans troubles des conduites alimentaires

2) Epidémiologie
– La prévalence de l’anorexie mentale dans la population générale internationale serait de 0,9 à 1,5% (mais il n’existe pas de données épidémiologiques de cette maladie en France).
– C’est l’une des pathologies psychiatriques ayant le taux de mortalité le plus élevé : 5 à 10% dont les causes sont somatiques pour la moitié et le suicide pour l’autre moitié.
– Population à risque :
- adolescente ou femme jeune adulte (âge moyen de début = 17ans)
- sujets soumis à un régime alimentaire strict pour des raisons professionnelles (mannequin, danseurs, sportifs…) ou en rapport avec une pathologie chronique (DID, hypercholestérolémie familiale…)
– L’anorexie peut-être aussi masculine (10%) ou à début tardif (souvent en réaction à un évènement familial)
3) Evolution :
– Décès :
- taux de mortalité = 5-10%
- causes de mortalité : 50% de causes somatiques et 50% de suicide
- facteurs pronostiques défavorables : IMC bas en début de PEC et PEC tardive
– Chronicisation : évolution > 5ans (10-25%)
- Conséquences physiques :
- Elles sont souvent préoccupantes et s’aggravent à long terme :
œ’dèmes de carence, amyotrophie, troubles circulatoires, cardiaques, digestifs, rénaux, métaboliques, infectieux, cutanés, dentaires, gynécologiques (avec impossibilité ou difficulté de grossesse), ostéoporotiques, incurie. - Le risque létal, toujours présent, est de 0,5%/année d’évolution (soit 12 fois plus que la mortalité attendue à cette période de la vie).
- Elles sont souvent préoccupantes et s’aggravent à long terme :
- Conséquences psychologiques :
- Appauvrissement de la vie relationnelle, affective et sexuelle, isolement social, retentissement sur la vie professionnelle.
- Complications psychiatriques (épisodes dépressifs, phobies, conduites addictives, passage à l’acte auto ou hétéro-agressif).
- Appauvrissement de la vie relationnelle, affective et sexuelle, isolement social, retentissement sur la vie professionnelle.
– Évolution intermédiaire : rechutes (25-30%)
– Guérison (50%)
- Il n’existe cependant pas de consensus sur les critères de guérison
4) Signes cliniques et biologiques
– En parallèle de la triade : amaigrissement & anorexie & aménorrhée, un certain nombre de signes cliniques et biologiques figurent habituellement dans la sémiologie de l’anorexie mentale.
– La plupart d’entre eux sont la conséquence de l’état de dénutrition et sont réversibles avec la guérison.
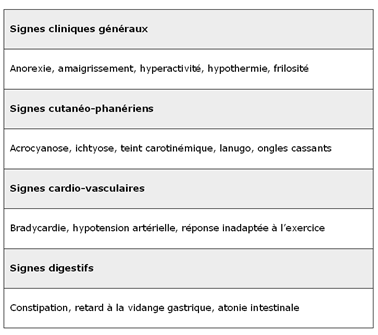
– Signes cliniques :
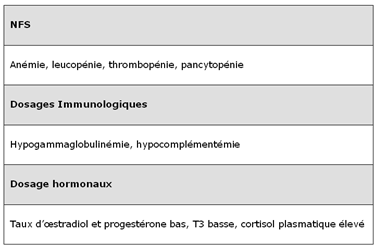
– Signes biologiques :
3) Tri IAO
– Dépend du motif de consultation, de l’intensité et de l’ancienneté des symptômes.
– Tri 1, 2 ou 3.
4) Prise en charge
a) Motifs de consultation aux urgences
– Le plus souvent, les patientes ne consultent pas spontanément aux urgences, mais adressée par leur psychiatre référent ou une unité d’hospitalisation psychiatrique.
– Les motifs sont donc principalement somatiques et peuvent être :
- soit une évaluation somatique d’une nouvelle patiente
- soit la prise en charge d’une complication, principalement métabolique (le plus souvent une hypokaliémie)
b) Evaluation somatique et biologique
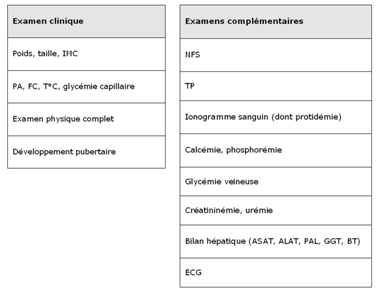
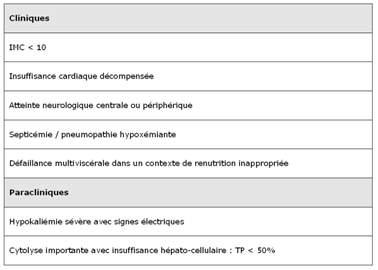
c) Recherche de signes de gravité
– Signes de gravité
- Ils constituent dans l’absolu des critères d’hospitalisation. Cependant l’indication à une hospitalisation ne repose pas sur un seul critère. Celle-ci prend en compte leur association, leur évolutivité et doit être décidée au cas par cas :

– Critères d’hospitalisation en réanimation
d) Evaluation psychiatrique
– Prévoir toujours une évaluation psychiatrique, quand elle est possible :
- en l’absence de signes de gravité clinique
- à la recherche d’une urgence psychiatrique, comportementale ou environnementale
- pour décider d’une orientation en l’absence d’indication à une hospitalisation en milieu médical
5) Orientation
a) Critères d’hospitalisation
– L’hospitalisation est indiquée en cas :
- d’urgence vitale somatique ou psychiatrique (risque suicidaire ou auto-agression importante)
- d’épuisement ou de crise familiale
- d’échec des soins ambulatoires
– L’hospitalisation se décide au cas par cas, à la fois sur des critères médicaux, psychiatriques, comportementaux et environnementaux.
– L’indication à une hospitalisation ne repose pas sur un seul critère, mais sur leur association et leur évolutivité (cf. recherche de signes de gravité).
b) Structures d’hospitalisation
– Urgences somatiques
- Réanimation médicale :
- perturbations métaboliques graves ou en cas de défaillance d’organe pouvant engager le pronostic vital (cf. critères d’hospitalisation en réanimation)
- perturbations métaboliques graves ou en cas de défaillance d’organe pouvant engager le pronostic vital (cf. critères d’hospitalisation en réanimation)
- Service de médecine de préférence spécialisé en renutrition clinique :
- Département de Médecin aigue spécialisée (Pr PERRONNE/Pr MELCHIOR)
Hôpital RAYMOND-POINCARE 104 Boulevard Raymond-Poincaré, 92380 GARCHES
Tel : 01-47-10-77-58
- Département de Médecin aigue spécialisée (Pr PERRONNE/Pr MELCHIOR)
– Urgences psychiatriques et environnementales
- Service de psychiatrie générale
- en cas d’urgence psychiatrique associée à l’anorexie mentale
- en cas d’urgence psychiatrique associée à l’anorexie mentale
- Service spécialisé dans la prise en charge des TCA
- CMME (Clinique des Maladies Mentales et de l’Encéphale/Pr ROUILLON), unité TCA
Hôpital SAINT ANNE 1 rue Cabanis, 75014 Paris
Tel : 01-45-65-80-00 - Maison des adolescents (maison de Solenn)
Hôpital COCHIN, 97 Boulevard de Port-Royal, 75014 Paris
Tel : 01-58-41-24-24
- CMME (Clinique des Maladies Mentales et de l’Encéphale/Pr ROUILLON), unité TCA
8) Traitement :
– Traitement symptomatique avec correction des troubles métaboliques :
- hydratation
- resucrage : perfusion de G10% ou G30% voir codu hypoglycémie
- supplémentation potassique, le plus souvent IVSE et per os voir codu hypokaliémie
– Traitement d’une complication :
- traitement d’une infection
- traitement d’une décompensation cardiaque
– Renutrition :
- ne se débute jamais aux urgences
- peut être entérale (par sonde naso-gastrique), mais une renutrition per os sera toujours préférée
- la nutrition parentérale n’a aucune place dans les stratégies thérapeutiques de l’anorexie mentale
- doit nécessairement être mise en place dans des unités spécialisées
- risque de défaillance multiviscérale par renutrition inappropriée (peut survenir au début d’une renutrition insuffisamment progressive, surtout dans les cas de dénutrition sévère et chronique)
9) Bibliographie
– HAS, recommandations pour la prise en charge de l’anorexie mentale, Juin 2010


