1 & Physiologie :
– Axe thyréotrope :
2 & Signe clinique :
– Éléments clés du diagnostic :
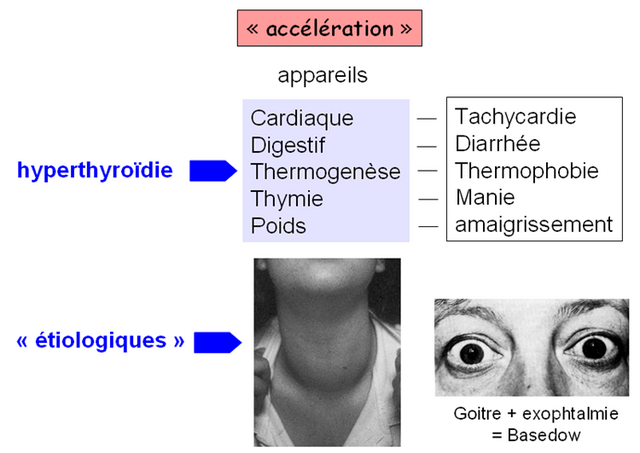
– Signes cliniques :
- fièvre, déshydratation
- tachycardie
- thermophobie
- troubles psychiques : agitation, confusion, manie
- tremblement intense
- diarrhée, amaigrissement
- goître +/- ophtalmopathie
- souvent contexte de facteur déclenchant :
- arrêt des antithyroïdiens, surcharge iodée
- chirurgie
- infection, embolie pulmonaire
– Rarement tableau de crise aigue :
- exacerbation hyperthyroïdie, Basedow > nodule
- pronostic vital engagé en l’absence de mise en route d’un traitement rapide et d’une hospitalisation en USI
- le plus souvent déclenchée par une pathologie intercurrente (infection, ...)
- clinique marquée par :
- fièvre (> 41 °C)
- tachycardie
- vomissements & diarrhée
- déshydratation
- agitation extrême, delirium ou coma
- insuffisance cardiaque, tachyarythmie ou ACFA, atteinte hépatique, insuffisance rénale fonctionnelle, douleurs abdominales
- forme trompeuse : apathique
- apyrexie
- faiblesse extrême
- apathie
- confusion
3 & Bilan biologique :
– Ionogramme urée créat, glycémie, NFS Plaquettes, bilan hépatique, cortisolémie
– Dosage T4 libre et TSH : prélèvement de 10 ml de sang sur tube sec pour (on peut obtenir le résultat en 2 heures dans la journée ou conserver le prélèvement au réfrigérateur).
- diagnostic confirmé si : T4 et T3 libres augmentés, TSH effondré
3 & Diagnostic étiologique :
– Eléments du diagnostique étiologiques :
- Palpation : nodule(s) ? (adénome ou goitre multinodulaire toxique)
- Ophtalmopathie ? ATCD familiaux ? Goitre ? (Basedow)
- Prise médicamenteuse ? (Cordarone )
- Grossesse ? (hyperthyroïdie gestationnelle, thyroïdite silencieuse du post partum)
- Contexte douloureux ? (thyroïdite aigüe, thyroïdite subaigue de De Quervain)
– Diagnostic étiologique :
- échographie
- scintigraphie
- dosage Ac anti-R TSH
3 & Prise en charge thérapeutique
– Débuter le traitement, sans attendre les résultats des dosages hormonaux, avec avis d’un endocrinologue
– Contrôler les symptômes
- hyperthermie : refroidissement (sac de glace)
- agitation : isolement dans chambre à éclairage bas et administration d’un tt sédatif
- déshydratation : perfusion de serum physiologique + glucosé
– Faire baisser le plus rapidement possible le taux sérique des hormones thyroïdiennes
- Propylthiouracil (PTU) : 150 à 200 mg toutes les 6 heures per os ou IV
- Hémisuccinate d’hydrocortisone 50 mg toutes les 6 heures (diminution de la conversion T4 => T3)
– Contrôler les effets cardiovasculaires par les béta-bloquants (propanolol (Avlocardyl®) 20 à 200 mg toutes les 6 heures) sous stricte surveillance, surtout en cas de signes d’insuffisance cardiaque, où on doit commencer par 10 mg d’Avlocardyl® per os.
4 - Orientation
– En règle hospitalisation en endocrinologie ou en cardiologie si complication cardiaque
– Forme sévère : admission en réanimation
– Forme mineure bien tolérée : RAD après surveillance bonne tolérance des béta bloquants et après avis endocrinologue avec organisation d’une prise en charge spécialisée rapide



