Données Diverses
– Dr Franck Perruche
– Dr Pierre-Regis Burgel
– Dr Jean-Christophe Allo
1) Messages importants :
– Définitions :
- Rejet de sang par la bouche au cours d’efforts de toux à partir des voies aériennes sous-glottiques
–>
– La définition d’une hémoptysie grave peut varier :
- En pratique > à 50 ml/h.
Pour mémoire il est utile de rapporter le volume de l’hémoptysie au volume d’une cuillère à café (5 ml) ou à soupe (10 ml), d’un crachoir vert (120 ml), d’un verre (150 ml) ou encore au volume d’un haricot ou d’un bol (300 ml).
–>
– L’hémoptysie doit être recherchée devant tout symptôme pulmonaire. Une hémoptysie minime peut a tout moment devenir cataclysmique et aboutir au décès du patient en quelques minutes.
– La gravité immédiate d’une hémoptysie ne vient pas du risque de spoliation sanguine, mais du retentissement sur l’hématose et en particulier du risque asphyxique.
– L’interrogatoire doit être précis dans le cas ou l’hémoptysie n’est pas retrouvée au moment de l’examen. 2 diagnostics alternatifs peuvent se discuter :
- Une hématémèse mais le sang trouvé dans l’estomac peut correspondre a une hémoptysie déglutie
- Un saignement d’origine ORL (épistaxis postérieure ou saignement pharyngolaryngé)
–>
– Le sang arrivant dans les voies aériennes provient pour la grande majorité des cas de la circulation systémique bronchique. Il provient plus rarement des gros vaisseaux intra-thoraciques ou de la circulation pulmonaire (artérielle ou veineuse).
– La pneumopathie se complique rarement d’hémoptysie. On doit évoquer dans ce cas d’emblée une EP, un cancer ou une tuberculose.
2) Etiologies
– Les principales causes d’hémoptysie sont :
- le cancer bronchopulmonaire
- les dilatations bronchiques (mucoviscidose +++ compte tenu du recrutement spécifique du service de pneumologie de Cochin)
- la tuberculose active ou séquellaire.
- Pneumonies nécrosantes (entérobactéries, Staphylococcus aureus, Pseudomonas aeruginosa, actinomycose, nocardiose, …) infection aspergillaire.
- traumatique (plaie pulmonaire, contusion pulmonaire, rupture trachéobronchique, rupture de gros vaisseaux)
- causes cardiovasculaires (EP, OAP, HTAP, rupture anévrysme de l’aorte, sténose de l’AP, …)
- Parmi les causes rares l’hémorragie alvéolaire doit être évoquée en cas de déglobulisation, d’atteinte pulmonaire diffuse et de contexte particulier (collagénoses, vascularites, prises médicamenteuses, …)
–>
3) Appel téléphonique ou courrier électronique
– Réponse par le senior
– Conseiller l’appel du 15 pour transport médicalisé.
3) Tri IAO
– Niveau 1 : si présence de signes de détresse vitale
– Niveau 2 : les patients avec hémoptysie active ou dont la dernière hémoptysie remonte à moins de 24 h avec installation immédiate au déchoc
– Niveau 3 : dernière hémoptysie remontant à plus de 24 h
4) Prise en charge en Box
– Box de déchocage : Patients triés en 1 et en 2 (prise en charge détaillée si dessous).
– Box simple pour les autres patients (prise en charge fonction du contexte).
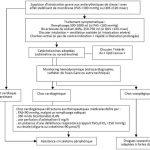
Hémoptysie
|
|
|
| – 1 à 2 voies veineuses selon la tolérance. Na Cl 0,9% 500 cc/24 h. – penser à l’isolement respiratoire en cas de suspicion de tuberculose. – Bilan :
–> – Préparation d’une ampoule de Glypressineâ (terlipressine) laissée » en attente » et à administrer sur prescription médicale – ECG – O2 en fonction de la saturation – Surveillance spécifique : hémodynamique, SaO2, quantification de l’hémoptysie – patient laissé à jeun dans tous les cas – Préparation a la mise en place d’une intubation endotrachéale en cas d’asphyxie et d’hémoptysie abondante – RP à réaliser au déchoc en cas d’hémoptysie active abondante – départ patient scopé à l’angio TDM thoracique si patient mis en USR – préparation à une endoscopie (information, jeune, feuille de demande, étiquettes) – Artériographie embolisation |
– Recherche de signe de mauvaise tolérance – Port d’un masque si suspicion de tuberculose – Enquête étiologique (interrogatoire, atcdt, FDR) – Appel du réanimateur à tout moment si détresse respiratoire, signes de choc, hémoptysie active abondante nécessitant une intubation qui devra être le plus souvent sélective Traitement : – Oxygénothérapie – en cas d’hémoptysie active menaçante Glypressine (terlipressine) :
–> – Dans les cas d’hémoptysie non menaçante la Glypressine® doit être mise » en attente » et n’être injectée qu’en cas de besoin – ttt spécifique :
–> – Rx Pulmonaire : Recherche en particulier d’une tumeur, d’un infiltrat, d’une caverne, d’une DDB – Les autres examens complémentaires nécessaires au bilan (confirmation diag/localisation du saignement/étiologie/thérapeutique) seront réalisés en fonction du contexte et de la disponibilité du plateau technique. Leur lieu de réalisation pourra également varier selon les cas :
–> |
5) Cas Particulier de la mucoviscidose
Règles de prise en charge d’une hémoptysie chez les patients suivis pour une mucoviscidose (et plus généralement pour une DDB diffuse)
– La fibroscopie et l’angio TDM ne sont en règle pas nécessaires dans le cadre des urgences
– L’artériographie embolisation bilatérale est l’examen de choix en cas d’hémoptysie sévère (cf image 1).
– Récupérer le CR du patient à partir de l’UO (patients rangés sous muco-noms et prénoms)
– Débuter une cure d’ABT adaptée selon les germes du patients (voir ABT dernière cure du patient)
– isolement du patient (BMR)
– Garder le patient sur le site
6) Unité d’observation/USR
– En règle pour tous les patients dans l’attente du bilan. Toute fois les hémoptysies de très faible abondance et/ou tarit depuis au moins 24h pourront être surveillée en UO.
7) Orientation
Réanimation médicale (ou chirurgicale) :
– Hémoptysie mal tolérée ou menaçante
– Si absence de place sur le site privilégier transfert SAMU réanimation pneumologique (en particulier Tenon et l’HEGP qui disposent d’une astreinte de radiologie vasculaire 24h/24h)
Pneumologie cardiologie médecine interne selon l’étiologie :
– Hémoptysie stable
Sortie :
– En règle jamais.
– Cependant, en l’absence de place, dans le cas d’une hémoptysie de faible abondance (<50 cc) pour lesquels un recul de plus de 24 h sans récidive est observé une orientation vers un pneumologue en urgence différée peu se concevoir si une EP est écartée et si le patient semble compliant aux soins.
8) Bibliographie
– Stoller JK. Diagnosis and management of massive hemoptysis : a review. Respiratory Care. 1992 ; 37 : 564-81.
– Lordan JL, Gascoigne A, Corris P. Assesssment and management of massive hemoptysis. Thorax 2003 ; 58:814-9.
– Mal H, Rullon I, Mellot F et al. Immediate and long term results of bronchial artery embolisation for life-threatening hemoptysis. Chest 1999 ; 115:996-1001.