Spécialité : ophtalmologie / traumatologie /
Points importants
A instiller immédiatement : gouttes anesthésiantes
- Soulage la douleur
- Lève le blépharospasme pour l’examen
A faire ensuite
- Paracétamol
- ± pansement occlusif non compressif
- ± cycloplégie
L’anesthésie cornéenne prolongée (> quelques heures)
- Retarde la cicatrisation
- Peut entraîner de graves complications (opacification ou perforation cornéenne)
Eliminer un autre CE
- Sous-palpébral : savoir retourner le tarse palpébral supérieur
- Intra-oculaire (CEIO) : savoir comparer la pression oculaire des 2 yeux au doigt
- Si doute, consultation ophtalmologique en urgence
Cicatrisation habituelle dans les 48 heures
- Sortie :
- AT 24-48h si douleur importante et/ou vision monoculaire (pupille dilatée ou oeil occlus par le pansement)
- contrôle ophtalmologique entre 48 et 72 heures si CE ôté avec succès
- informer le patient sur la dilatation pupillaire et la protection préventive oculaire
Présentation clinique / CIMU
SIGNES FONCTIONNELS
Douleur oculaire
- Immédiate ou retardée de quelques heures, souvent importante (7-8/10)
- Rarement juste une impression de CE sous-palpébral
- Si absente : suspecter anesthésie cornéenne associée
Blépharospasme (occlusion palpébrale réflexe avec résistance à l’ouverture forcée), larmoiement, baisse d’acuité visuelle brutale (flou)
Hyperhémie conjonctivale
CONTEXTE
Terrain
- Plus souvent homme, adulte jeune, en activité
- Métier à risque (manutention, meulage, perçage) : suspecter un corps étranger intra-oculaire
- Vérification du statut vaccinal anti-tétanique
Antécédents
- CE intracornéen(s) = patient exposé, ne se protégeant pas les yeux
Circonstances de survenue
- Accident du travail
- Activité susceptible de projeter une particule solide sur l’oeil (2 roues ; travaux manuels…)
- Si projection à grande vitesse (exemple : impact de marteau sur cible métallique): suspecter un CEIO associé
EXAMEN CLINIQUE
- Examen sous anesthésie topique, si douleur avec blépharospasme : chlorhydrate d’oxybuprocaïne, une goutte, attendre 15 secondes
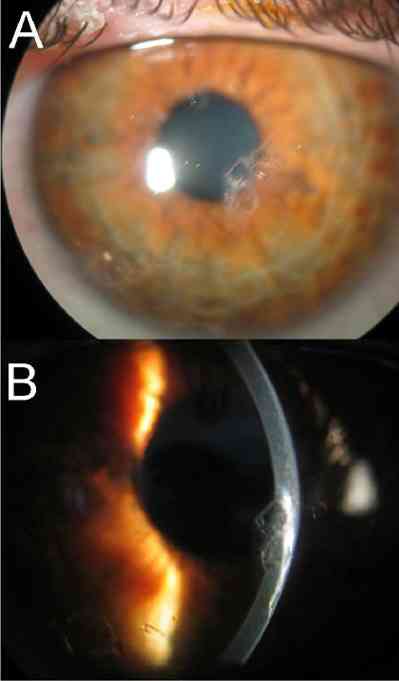
- Examen de l’oeil en lumière blanche puis bleue (ou éventuellement verte) après instillation d’une goutte de fluorescéine (couleur orange, unidose) :
- corps étranger sombre entouré par une lésion « prenant » la fluorescéine, teintée en vert
_32
- Corps étranger intracornéen
- Rechercher la nature du CE (métal diffusible ou oxydable, contaminé, teintant) = consultation ophtalmologique
- Eliminer un CEIO : rechercher (AVANT dilatation éventuelle)
- signe de Seidel (lavage rapide de la fluorescéine, témoin de fuite par plaie transfixiante)
- diminution du tonus oculaire au doigt par rapport à l’oeil controlatéral
- hyphéma (hémorragie de la chambre antérieure)
- déformation de la pupille
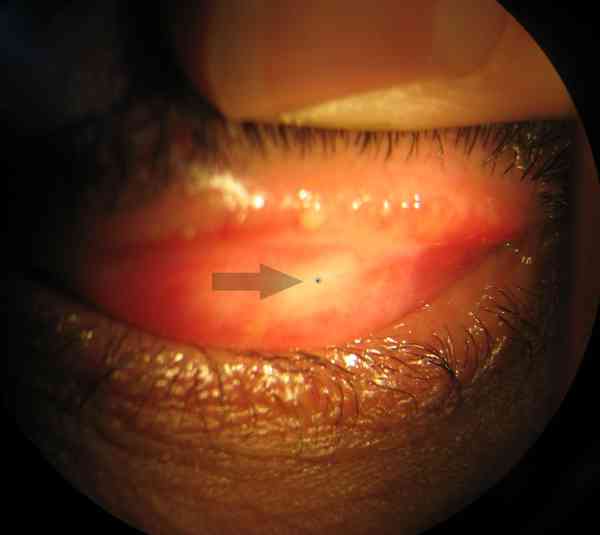
- Eliminer un autre CE sous-palpébral :
- savoir retourner le tarse palpébral supérieur
 _33
_33 - Corps étranger sous-palpébral supérieur CIMU
- Tri 1 : si douleur intense
- Tri 2 : dans les autres cas
- Recherche d’élément radio-opaque (CE) dans l’aire du cône orbitaire
- Recherche de signes évocateurs de CE associé (orbitaire, CEIO) :
- radio simple :
- incidences Face haute, Profil (latéralisé du coté atteint)
- recherche un pneumorbite, hémosinus
- TDM orbitaire :
- incidence en plan neuro-orbitaire, fenêtre tissus mous
- recherche hyperdensité de la cavité oculaire (hémorragie intra-vitréenne), solution de continuité sclérale, volume oculaire diminué par rapport à l’oeil controlatéral
- radio simple :
- Contexte évocateur
- Abrasion cornéenne
- Corps étranger intra-oculaire
- Plaie conjonctivale ou transfixiante de la cornée
- Soulager la douleur par :
- anesthésie topique (de surface) dès l’accueil
- ablation d’un éventuel CE
- Oter un CE (après avoir retourné le tarse palpébral supérieur : vidéo retournement de paupière en rinçant par instillation de NaCl 0,9% ou, si CE visible, avec coton tige humidifié au NaCl 0,9%)
_644
– – –
Retournement de paupière- Cycloplégie transitoire (dilatation pupillaire et paralysie de l’accommodation) si douleur importante
- Antibiothérapie topique
- Cicatrisant
- Pansement occlusif non compressif si douleur importante
- Antalgiques de classe 2 (paracétamol codéine plus efficace que dextropropoxifène)
- Compléter la VAT
- Instiller dans l’oeil atteint :
- chlorhydrate d’oxybuprocaïne (agit en 15 sec pendant environ 30 min)
- ou tétracaïne (agit en 2 min pendant environ 60 min), 1 gtte, ne pas renouveler
- Paracétamol codéine effervescent 500 mg/30 mg cp : 1 (< 50 Kg) à 2 (= 50 Kg)
- Coller 2 bandes horizontales de sparadrap sur la paupière supérieure
- Puis placer la rondelle oculaire sur la paupière
- Intensité douloureuse (EN ou EVA)
- La douleur doit s’estomper complètement (en 15 sec à 2 min) sous anesthésie de surface
- Fonction de l’avis de l’ophtalmologiste
- Consultation ophtalmologique dans les 48-72 heures si diagnostic évident, CE ôté, pas de doute sur CEIO
- Ophtalmologiste en urgence dans les autres cas
- Cycloplégie => homatropine bromhydrate 1%: 1×3 gttes le premier jour (dilatation de la pupille aussi 2-3 jours après arrêt)
- Paracétamol codéiné effervescent : 500 mg/30 mg : 1 (< 50 Kg) à 2 (= 50 Kg) x3/j, pendant 2 jours
- Antibiothérapie en collyre (topique) :
- collyres tobramycine ou rifamicine : 1 x 3 gttes, pendant 8 jours
- ne pas arrêter avant 8 jours sauf si allergie (rare)
- Cicatrisation :
- pommade ophtalmique vitamine A : 1 application/j le soir pendant 5 jours
- rondelle oculaire et sparadrap antiallergique : application sur la paupière fermée 48h
- Ne pas conduire et limiter les manipulations tant que la pupille est dilatée
- Porter une protection solaire visuelle tant que la pupille est dilatée
- Revenir aux urgences si douleurs persistantes après 48h
- Consultation ophtalmologique en urgence ou de contrôle la cicatrisation dans les 48h
- Porter des lunettes de protection lors d’activité à risque
- Il peut persister une opacification cornéenne (« taie » = témoin de cicatrisation)
- Les CE métalliques peuvent s’oxyder et teinter définitivement la cornée
- Les CE végétaux et animaux favorisent les infections et réactions immunes cornéennes
- Les CE dans l’axe visuel peuvent créer une baisse d’acuité visuelle définitive
- Algorithme CE intracornéen
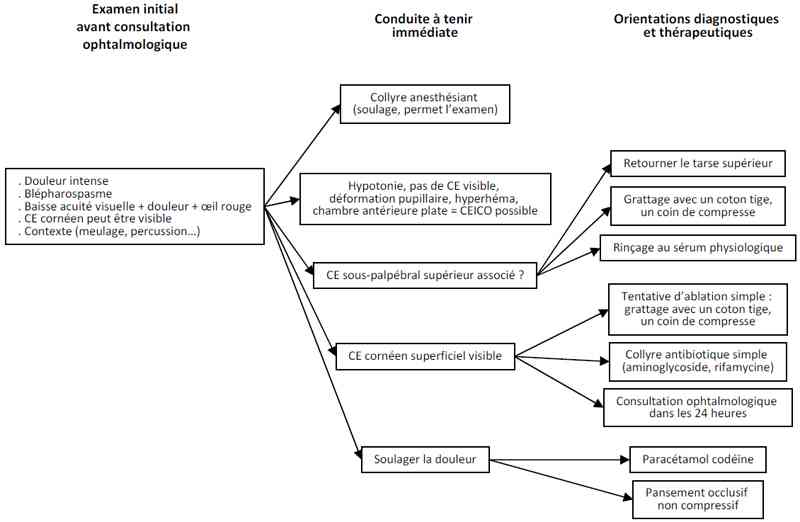 _31
_31
Algorithme
Algorithme : corps étranger cornéen Bibliographie- Albert DM, Jakobiec FA, eds. Principles and Practice of Ophthalmology. 1994:3384-85
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com











