Objectifs
Contribuer à établir le diagnostic précocement.
Diminuer la morbidité et la mortalité.
Définition
L’embolie pulmonaire (EP) est une complication grave des maladies veineuses thromboemboliques : obstruction d’une artère pulmonaire, suppression du débit sanguin par un thrombus (membres inférieurs, pelvis, veine cave inférieure, cavités cardiaques, membres supérieurs), altération des échanges gazeux.
Signes
• Dyspnée (polypnée), douleur basi-thoracique, toux, hémoptysie, anxiété.
• Autres signes :
– Tachycardie > 100/min.
– Insuffisance cardiaque droite.
– Thrombose veineuse profonde.
– Douleur abdominale (hypochondre droit, hépatalgie).
– Fièvre > 38 °C.
Aucun signe clinique n’est spécifique d’une EP.
L’absence de thrombose veineuse profonde n’élimine pas le diagnostic d’EP.
• Signes de gravité (cf. tableau)
– Choc cardiogénique.
– Insuffisance respiratoire aiguë.
– Insuffisance cardiaque droite.
– Troubles de la conscience.
• L’entretien doit révéler les facteurs et/ou situations à risque (cf. tableau).
Facteurs de risque et situations à risque
| Facteurs de risque | Situations à risques | ||||
| Oui | Non | | Oui | Non | ||
| Thrombophilie héréditaire : | Contexte traumatologique récent : | ||||
| Mutation facteur V Leiden | – Traumatisme grave | ||||
| Mutation facteur II Leiden | – Immobilisation fixe ou amovible | ||||
| Mutation C677T du gène MTHFR | – Pansement étendu d’un membre inférieur (brûlure, plaie) | ||||
| Anti-thrombine (ATIII), protéine C (PC), Protéine S (PS) | Contexte médical : | ||||
| Dysfibrinogénémie (rare) | – Insuffisance cardiaque décompensée (stade III ou IV) | ||||
| Élévation facteurs VIII, IX, XI, I | – Infarctus du myocarde récent | ||||
| Antécédents de maladie thromboembolique | – Insuffisance respiratoire aiguë | ||||
| nsuffisance veineuse | – Déficit neurologique récent d’un membre inférieur | ||||
| Obésité (IMC > 30) | – Infection aiguë récente | ||||
| Grossesse, post-partum < 6 mois | – Maladie inflammatoire intestinale | ||||
| Traitement contraceptif oral ou traitement hormonal | – Hyperstimulation ovarienne | ||||
| Cancer en évolution ou traité depuis moins d’1 an | – Déshydratation importante | ||||
| nsuffisance cardiaque | – Cathéter veineux central | ||||
| nsuffisance respiratoire chronique | – Syndrome néphrotique (alb. < 20 g/l) | ||||
| Résistance à la protéine C activée | – Suites de chirurgie | ||||
| (non expliqué par une thrombophilie), syndrome primaire des antiphospholipides, hyperhomocystéinémie | – Suites de couches | ||||
| – Voyage long | |||||
| Pilule + cigarette |
DOULEUR THORACIQUE
Suspicion d’embolie pulmonaire
Forme massive
Critères de gravité
Forme plus insidieuse
Syncope initiale
Tachypnée majeure
Cyanose
Collapsus, choc (extrémités froides, marbrures, hypotension artérielle) Arrêt cardiaque
Tachycardie > 120/min
Hypotension artérielle (< 90 mm Hg ou différentielle de 30 mm Hg par rapport à la PA habituelle)
nsuffisance ventriculaire droite (déviation axiale droite, bloc de branche droit)
Hypoxie et acidose métabolique, Facteurs associés : cardiopathie décompensée, BPCO
Mode de révélation par un malaise ou une syncope
Premiers gestes – Questions au patient
Premiers gestes
Rôle propre
• Installation du patient en respectant le lit strict avec position semi-assise.
• Rassurer le patient pendant tout le processus.
• Prise des paramètres : poids, fréquence cardiaque, pression artérielle aux 2 bras, fréquence respiratoire, SaO2, température, évaluation de la douleur (EN ou EVA).
• Surveillance clinique sous électroscope.
Sur precription médicale
• Pose d’une voie veineuse périphérique : 500 mL NaCl 0,9 %.
• Réalisation d’un bilan sanguin minimum en fonction de la probabilité clinique :
– NFS (rechercher une anémie et une thrombopénie).
– Ionogramme urée-créatinine (recherche d’une insuffisance rénale).
– TQ (INR, valeur de base pour le suivi du traitement antivitamine K) et TCA (recherche d’un allongement révélateur d’une maladie de la coagulation).
– D-dimères (traduit l’activation de la coagulation).
• Réalisation d’un ECG dix-huit dérivations.
• Oxygénothérapie.
nterrogatoire
L’interrogatoire identifie les facteurs de risque et les situations à risque. Les critères de gravité sont évalués par le médecin.
Prise en charge – Bilans, traitement
Bilans
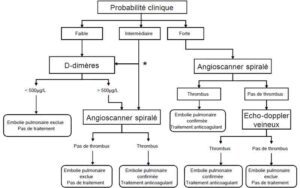
Calcul de la probabilité clinique
Le médecin utilise le score de Genève révisé ou le score de Wells.
L’évaluation du score de probabilité doit être impérativement prise en compte dans l’arbre décisionnel et noté sur le dossier médical.
Examens complémentaires sur prescription médicale
• D-dimères : n’ont d’intérêt que si le résultat est négatif (sensibilité) car peu spécifiques.
• ECG : tachycardie, déviation axiale droite (aspect S1Q3) ; il peut être normal.
• Radiographie thoracique : surévaluation des coupoles diaphragmatiques, épanchement pleural, infarctus pulmonaire ; elle peut être normale.
• Gaz du sang : n’ont pas d’intérêt diagnostique ; hypoxie-hypocapnie.
• Échographie-Doppler veineuse : la présence d’une thrombose veineuse profonde suffit à confirmer l’EP ; son absence n’élimine pas l’EP.
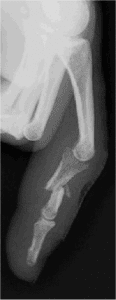
• Angioscanner thoracique : identifie les EP proximales et permet le diagnostic différentiel.
• Scintigraphie pulmonaire de ventilation-perfusion : élimine l’EP si elle est négative.
• Angiographie pulmonaire : examen de référence, de moins en moins réalisé.
Les examens seront réalisés en fonction de la démarche clinique avec calcul du score de probabilité.
Prise en charge
• Toute suspicion d’EP de forte probabilité clinique doit être traitée jusqu’à confirmation du diagnostic.
136
DOULEUR THORACIQUE
Suspicion d’embolie pulmonaire
• Toute suspicion d’EP de faible probabilité clinique doit être confirmée avant traitement.
• L’héparine non fractionnée ou une HBPM peut être utilisée.
• Les thrombolytiques doivent être utilisés dans l’EP grave.
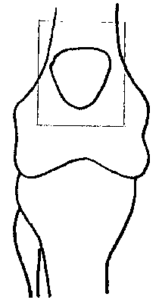
Thrombus au niveau de l’artère pulmonaire visualisé par l’angioscanner.
Toute suspicion d’EP doit être confirmée ou infirmée.
Orientation
L’hospitalisation sera systématique et adaptée à la gravité : réanimation médicale pour les formes graves, cardiologie ou autre service de médecine pour les autres formes cliniques.
Facebook Page Medical Education——Website Accueil —— Notre Application
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com