Definition
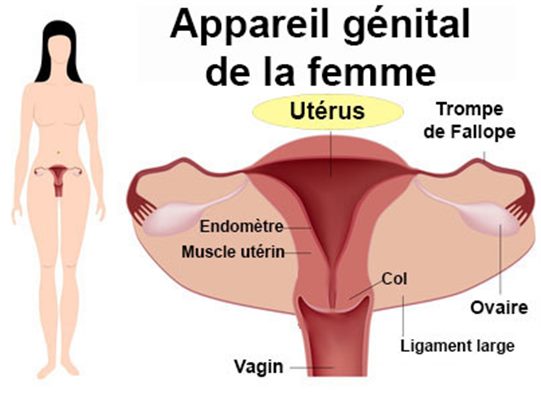
L’hysterectomie est une intervention chirurgicale qui consiste a enlever partiellement ou totalement l’
uterus
.
Indications
- Fibrome uterin.
- Cancer du col de l’uterus.
- Hemorragie lors de la delivrance : hysterectomie d’hemostase.
- Prolapsus.
Les voies operatoires
- Par laparotomie :
- Mediane sous ombilicale.
- Transversale sus-pubienne (type Pfannenstiel).
- Voie vaginale simultanement avec une coelioscopie.
Soins infirmiers en periode pre-operatoire
Preparation psychologique
- Relation d’aide individualisee.
- Faire verbaliser, exprimer.
- Majoration du stress face a la peur de la mort du au cancer.
Examen pre-operatoire
- Bilan cardiaque : NFS ; coagulation (TP, TCA) ; groupe sanguin + rhesus + 2 RAI de moins de 3 jours ; uree ; glycemie ; ionogramme ; creatinine ; marqueur tumoraux.
- Bilan cardiaque : E.C.G.
- Bilan pulmonaire : radiographie.
- Bilan gynecologique : echographie abdo-pelvienne ; hysterosalpingographie.
La veille de l’intervention
- Soutien psychologique.
- Preparation physique afin de prevenir les infections et lesions accidentelles :
- Preparation intestinale : lavement evacuateur.
- Preparation gynecologique : irrigation vaginale pour nettoyer le vagin et eliminer les caillots.
- Repas leger, puis a jeun a partir de minuit.
- Champ operatoire et douche antiseptique.
- Prise des constantes : pouls, tension arterielle, temperature (l’hyperthermie est une contre-indication a l’operation).
Le jour de l’intervention
- Verification du dossier.
- Preparation de la personne en fonction de l’heure de l’intervention.
- Prise de constante.
- Premedication.
- Preparation intestinale : lavement evacuateur.
- Preparation vesicale : vessie vide, pose d’un sonde urinaire sur prescription medicale.
- Preparation pour le bloc : champ operatoire, douche antiseptique, pas de maquillage, pas de bijoux, pas de protheses, blouse de bloc, sur chaussure, charlotte, mettre le bracelet d’identification.
- Remplir la fiche de liaison.
- Preparation de la chambre :
- Menage, aerer, refection de lit.
- Verifier le materiel : pied a serum, aspiration, oxygenation, haricot et compresses, fixateur de poche a urine et bocal a diurese, tensiometre et saturometre, materiel pour soins de bouche, verifier le bon fonctionnement de la sonnette, feuille de surveillance.
Soins infirmiers en periode post-operatoire
Surveillance a J0
- Verifier la perfusion.
- Surveiller la sonde vesicale et la poche.
- Surveiller le pansement.
- Surveiller le drain de redon.
- Surveiller la meche.
- Bien installer la personne : allonge sur le dos, tete legerement flechie.
Risques en lien avec l’anesthesie
- Alteration de la conscience, reendormissement : faire repondre a des questions simples.
- Detresse respiratoire ; la morphine est un depresseur respiratoire.
- Agitation.
- Hypotension.
- Bradycardie / tachycardie.
- Hypothermie.
- Syndrome de Mendelson : verifier l’absence de nausees, de vomissements.
Risques en lien avec l’intervention
- Hemorragie : sueur, peleur, hypotension, bradycardie, douleur abdominale, alteration de la conscience, hypotonie, etat du pansement, quantite du recueil du drain de redon.
- Risque thrombo-embolique :
- Thrombose veineuse profonde: douleur, chaleur, douleur, dissociation pouls/temperature.
- Embolie pulmonaire : douleur thoracique brutal, polypnee, hypoxie, tachycardie, hypotension, angoisse, syncope.
- Risque de douleur : evaluer (echelle verbale simple (EVS) ou visuelle analogique (EVA).
Surveillance a J1
- Surveillance biologique : NFS, plaquette, ionogramme (car a jeun et perfuse).
- Surveillance de la diurese.
- Surveillance des constantes.
- Surveillance du pansement, drain de redon, ecoulements vaginaux.
- Surveillance des douleurs.
- Surveillance de la perfusion.
- Toilette au lit car alteration de la mobilite et deficit en auto-soins.
- Toilette perineale 2 fois par jour.
- Premier lever prudent car risque d’hypotension orthostatique, donc prise des constantes.
Soins les jours suivant
- ECBU 48h apres l’ablation de la sonde a demeure.
- Surveillance de la temperature : infection, thrombose veineuse profonde.
- Ablation de la perfusion vers J2.
- Ablation du drain de redon vers J2.
- Surveillance de la reprise du transit : gaz puis selles.
- Reprise de l’alimentation :
- Gaz = J1 : alimentation liquide ; J2 : alimentation semi-liquide ; J3 : alimentation leger.
- Selle = alimentation normale.
- Encourager la mobilite, aide a la toilette au lavabo.
- Refection du pansement e J2-J3 suivant la prescription medicale.
- Ablation des agrafes vers J6.
- Ablation des fils vers J6-J9.
Les conseils a la sortie
- Rendez-vous avec le chirurgien 6 semaines apres la sortie.
- Suivi gynecologique.
- Convalescence de 4 semaines.
- Repos. Si fatigue intense, voir le medecin car possibilite d’avoir une carence en fer.
- Pas de bain pendant 1 mois. Possibilite de prendre une douche sauf si cicatrice inflammatoire.
- Ne pas porter de charge lourde.
- Pas d’exercice physique.
- Attendre la cicatrisation interne avant d’avoir des rapports sexuels.
- Surveiller si pertes vaginales sanglantes ou nauseabondes.
- Surveiller la temperature.
- Ne pas rester trop longtemps assis.
Voir aussi :
Facebook Page Medical Education——Website Accueil —— Notre Application
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com