Spécialité : cardiologie / symptômes /
Points importants
Définitions
- Perte de connaissance, à début rapide, de durée généralement brève, spontanément résolutive s’accompagnant d’une perte du tonus postural, avec un retour rapide à un état de conscience normal
- Due à une hypoperfusion cérébrale globale et passagère
Différents types de syncopes
- La syncope vasovagale (composante sympathique [vaso…] et parasympathique […vagale]) est de 2 types :
- syncope vasovagale typique : syncope réflexe avec prodromes caractéristiques (sueurs, nausées, etc.) et facteurs déclenchants (douleur, émotion, instrumentation ou orthostatisme prolongé)
- syncope vasovagale atypique : syncope réflexe survenant sans prodrome, sans facteur déclenchant évident
- Syncope vasoplégique ou vasodépressive :
- réservé aux syncopes vasovagales où l’on peut faire la preuve d’une vasoplégie (hypotension) pure ou prédominante par rapport à la bradycardie.
- Présyncope ou lipothymie : manifestations fonctionnelles avant perte de connaissance ou non suivies de perte de connaissance (lipothymie)
- Syncope myoclonisante : secousses peu amples, asynchrones, brèves (< 10 sec) pouvant toucher les membres et le visage (différent de la crise d’épilepsie à secousses amples, souvent synchrones, > 10 secondes avec plusieurs composantes tonique, clonique).
- Le terme malaise ne doit plus être utilisé, car il est imprécis, regroupant des situations cliniques floues et différentes
- L’incidence et la récurrence augmentent avec l’âge, plus particulièrement après 70 ans
Présentation clinique / CIMU
CONTEXTE
Terrain
- Personne âgée
- Alcool
- Insuffisance veineuse
Antécédents
- Syncopes
- HTA, diabète
- Cardiopathie (risque de surmortalité)
- ATCD familiaux de mort subite, de cardiopathie arythmogène
- Parkinson, épilepsie, narcolepsie
- Insuffisance surrénalienne
- Pace maker
Traitement
- Antihypertenseur, anti-angineux, anti-arythmique
- Antidépresseur
- Diurétiques
- Médicaments allongeant le QT
Recherche de signes préliminaires
- Sensations « d’étourdissement » et de « vertiges » avant perte de connaissance
- Perte du contrôle oculomoteur ou d’autres mouvements
- Vision trouble
- Réduction du champ visuel
- Céphalées, douleurs des épaules (dysautonomie)
- Sudation, nausées, vomissements (syncope réflexe)
- Sensation de froid
- Palpitations, douleur thoracique
- Picotements (hyperventilation)
- Secousses peu amples, asynchrones, brèves (< 10 sec) pouvant toucher les membres et le visage (syncope myoclonisante)
- Ces manifestations sont appelées lipothymies lorsqu’elles ne sont pas suivies de perte de connaissance
Facteurs déclenchants
- Activité :
- repos, effort
- toux, éternuements
- déglutition, défécation, douleur viscérale
- miction
- manoeuvre de Valsalva
- lever de poids
- Douleur intense
- Peur, émotion
- Mouvement du cou
Circonstances de survenue
- Position debout (effondrement ou chute douce sur les genoux), assise, couchée
- Endroits surpeuplés, surchauffés, station debout prolongée, postprandiale
EXAMEN CLINIQUE
- Recherche d’une morsure de langue
- Recherche d’une HoTA orthostatique (mesure de la PA aux bras après au moins 5 min en position couchée puis 1x/min en position debout durant 3 min). Positif si chute de PAS = 20 mmHg et/ou PAD = 10 mmHg dans les 3 premières minutes d’orthostatisme
- Recherche de signes de cardiopathie (souffle cardiaque, arythmie,…)
- Souffle vasculaire (TSA)
- Bradycardie
- Evaluation de l’hydratation
EXAMENS PARACLINIQUES SIMPLES
- SpO2
- ECG :
- rarement contributif
- il peut être normal ou montrer des anomalies (HVG, rotation axiale, BBG, etc.) sans rapport direct avec la syncope
- anomalies plus caractéristiques :
- bloc bifasciculaire (BBG ou BBD associé à un HBAG ou HBPG)
- BAV du 2e degré Mobitz 1, bradycardie sinusale asymptomatique (< 50/min), bloc sino-auriculaire
- arrêt sinusal > 3 sec, en l’absence de médicaments chronotropes négatifs
- préexcitation des complexes QRS (WPW)
- intervalle QTc prolongé ou court
- BBD avec sus-décalage du segment ST dans les dérivations V1 à V3 (syndrome de Brugada)
- ondes T négatives dans les dérivations précordiales droites et onde epsilon évoquant une dysplasie arythmogène du ventricule droit
- ondes Q évoquant un IDM
Signes paracliniques
BIOLOGIE
- Très rarement indiquée
- Peut être justifiée par d’autres anomalies cliniques, une comorbidité ou le traitement.
IMAGERIE
Echocardiographie ± coronarographie (spasmes coronaires) si
- Suspicion de cardiopathie
- Douleur thoracique
- Syncope d’effort
AUTRES
- Si syncope inexpliquée, le diagnostic le plus probable est celui d’une syncope réflexe
- Examens proposés :
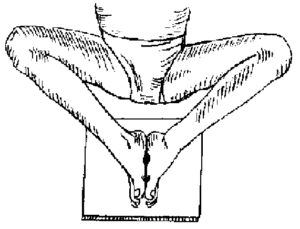
- massage du sinus carotidien :
- entre 5 et 10 sec, en décubitus dorsal puis debout, avec surveillance scopique et mesures répétées de la PA
- le diagnostic est certain si une syncope ou une lipothymie est reproduite pendant ou immédiatement après le massage en présence d’une asystolie dépassant 3 sec et/ou une chute de la PAS = 50 mmHg
- et test d’inclinaison
- massage du sinus carotidien :
- Avis spécialisé neurologique nécessaire si signes de dysautonomie
- Avis psychiatrique recommandé si syncopes fréquentes, manifestations somatiques multiples, si stress, anxiété ou psychiatrique :
- la pseudo-syncope psychogène peut survenir dans des pathologies psychiatriques type trouble conversif (névrose hystérique), attaque de panique, trouble factice (simulation)
- patients le plus souvent jeunes, avec une faible prévalence de cardiopathie, avec récidives fréquentes
- le plus souvent en présence d’un témoin
- n’entraînent généralement pas de blessure
Diagnostic étiologique
SYNCOPE REFLEXE
Arguments
- Absence de cardiopathie
- ATCD de nombreuses syncopes
- Après un facteur déclenchant soudain et inattendu (son, odeur, douleur, vision)
- Station debout prolongée ou espaces confinés, surpeuplés, surchauffés
- Syncopes associées à des nausées, des vomissements
- Au cours d’un repas ou au cours de la période postprandiale
- Lors de la toux, de la miction, de la défécation
- Lors d’un mouvement de rotation de la tête
- Lors d’une pression sur le sinus carotidien (tumeurs, rasage, collier serré)
- Après un effort
Causes
- Syncope vasovagale :
- typique
- atypique
- Syncope par hypersensibilité du sinus carotidien
- Syncope situationnelle :
- toux, éternuements
- stimulation gastro-intestinale (déglutition, défécation, douleur viscérale)
- miction
- manoeuvre de Valsalva
- lever de poids
- douleur intense
HYPOTENSION ORTHOSTATIQUE
Arguments
- Lors du passage du décubitus ou de la position assise à la position debout
- Après l’introduction ou le changement de dose d’un traitement hypotenseur
- Station debout prolongée, notamment dans un endroit chaud
- Chez un patient présentant une dysautonomie
Causes
- Dysautonomie :
- syndromes dysautonomiques primaires (Parkinson, atrophie multisystémique)
- syndromes dysautonomiques secondaires (neuropathie diabétique, amyloïde)
- Syncope orthostatique d’origine médicamenteuse ou alcoolique :
- certains médicaments à visée psychiatrique peuvent provoquer une hypotension orthostatique (phénothiazines, antidépresseurs tricycliques, inhibiteurs de la monoamine-oxydase et neuroleptiques)
- Hypovolémie ou déshydratation :
- hémorragie
- diarrhée
- insuffisance surrénalienne
- Insuffisance veineuse
- Hypotension orthostatique postprandiale
CAUSES CARDIOVASCULAIRES
Arguments
- Présence d’une cardiopathie structurelle connue
- Pendant, juste après un effort ou en décubitus
- Précédées par des palpitations ou un angor
- Histoire familiale de mort subite
- Traitement allongeant le QT ou susceptible d’entraîner une hypokaliémie
Causes
- Arythmies cardiaques (cause principale) :
- dysfonctionnement sinusal (dont la maladie de l’oreillette)
- maladies du système de conduction auriculo-ventriculaire
- tachycardies paroxystiques supraventriculaires ou ventriculaires
- syndromes héréditaires (QT long, Brugada)
- dysfonctionnement d’un appareil implanté
- arythmies d’origine médicamenteuse
- Cardiopathie ou maladie cardiopulmonaire structurelle :
- valvulopathie
- infarctus-ischémie aiguë du myocarde
- myocardiopathie obstructive
- myxome de l’oreillette
- dissection aortique aiguë
- péricardite, tamponnade
- embolie pulmonaire, hypertension pulmonaire
- Syndrome de vol vasculaire sous-clavier
CAUSES SELON L’AGE
< 35 ans
- Neurocardiogénique
- Situationnelle
- QT long
- WPW
- TSV
- CMH
Entre 35 et 65 ans
- Neurocardiogénique
- Trouble du rythme
- Trouble de la conduction
- Cause mécanique, obstructive
> 65 ans
- Multifactorielle
- Cardiaque
- Hypotension orthostatique
- Iatrogène
- Neurocardiogénique
Diagnostic différentiel
Crise d’épilepsie
- Durée plus longue de la perte de connaissance
- Hypertonie
- Morsure de la langue à sa partie latérale ou morsure de la face interne des joues
- Confusion postcritique
Surveillance
- Scope
- PA, FC, SpO2
Devenir / orientation
CRITERES D’ADMISSION
Diagnostic d’une syncope cardiaque
- Cardiopathie importante sous-jacente connue ou suspectée
- Anomalies de l’ECG
- Syncope survenant à l’effort
- Histoire familiale de mort subite
- Palpitations avant la syncope
- Syncope survenant en décubitus.
Traitement d’une syncope cardiaque certaine
- Arythmies cardiaques
- Syncopes liées à une ischémie cardiaque.
Evaluation ou traitement d’une syncope orthostatique
Prise en charge des pathologies associées ou des traumatismes secondaires sévères
Contexte médico-social
ORDONNANCE DE SORTIE
Hypotension orthostatique
- Modifications du traitement usuel
RECOMMANDATIONS DE SORTIE
Syncopes réflexes
- Eviter les facteurs déclenchants (endroits surpeuplés et chauds, déplétion volémique, effets de la toux, cols serrés,…)
- Reconnaître les symptômes annonciateurs
- Apprendre les manoeuvres pour interrompre l’épisode (par ex. position couchée)
Auteur(s) : Patrick PLAISANCE
Facebook Page Medical Education——Website Accueil —— Notre Application
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com