Spécialité : genito-urinaire / infectieux / pédiatrie /
Points importants
- La pyélonéphrite simple :
- permet un traitement ambulatoire
- sa définition se limite à la femme jeune âgée de 15 à 65 ans si uropathie ni terrain particulier
- elle peut se présenter par une fièvre isolée chez la femme à tout âge
- La pyélonéphrite compliquée :
- impose un traitement initial hospitalier
- elle est de bon pronostic si le traitement est bien conduit
- Chez l’homme, le tableau de pyélonéphrite primitive est rare et doit toujours faire rechercher une prostatite
Présentation clinique / CIMU
SIGNES FONCTIONNELS
Généraux
- Signes d’atteinte parenchymateuse :
- fièvre élevée (> 38,5°C) avec frissons, atteint 40°C
- fièvre isolée : 1/3 des femmes
Spécifiques
- Signes urinaires témoignant d’une atteinte vésicale :
- pollakiurie
- brûlures mictionnelles
- urines troubles parfois hématuriques, malodorantes
- douleur spontanée de la fosse lombaire(s) unilatérale irradiant vers le pubis et les organes génitaux externes, souvent à début brutale
- douleur abdominale
- troubles digestifs (vomissements, ballonements, diarrhée)
- la dysurie est un signe d’obstacle à l’écoulement urinaire et pas un signe d’infection
- Précèdent souvent les signes de pyélonéphrite (70%)
CONTEXTE
Terrain
- Surtout les femmes
- Grossesse : première cause d’infection bactérienne
- Homme > 50 ans :
- pathologie essentiellement prostatique
- la pyélonéphrite est souvent associée à d’autres atteintes tissulaires : prostatite, orchi-épididymite
- Chez l’enfant : malformation appareil excréteur
- Chez la personne âgée : la bactériurie est fréquente :
- entre 65 et 70 ans : 20% des femmes et 3 % des hommes
- > 80 ans : 23 à 50 % des femmes, 20% des hommes
Traitement usuel
- Peut gêner le diagnostic : anti-inflammatoires, antipyrétiques, antibiotiques
Antécédents
- Pyélonéphrite
- Insuffisance rénale
- Malformation rénale
- Rein unique
- Immunodépression
- Diabète
- Grossesse
- Chirurgie récente
Facteurs de risque
- Cystite aiguë non traitée
- Pyélonéphrite aigue récente
- Anomalie de l’appareil excréteur :
- lithiase
- sténose urétérale ou urétrale par tumeur ou sténose
- obstacle cervicoprostatique
- reflux vésico-urétéral
- hypertrophie prostatique
- vidange incomplète de la vessie
- méat ectopique
- syndrome de la jonction urétérale
- Ménopause
- Constipation
- Infection génitale
- Vessie neurologique
- Bilharziose
EXAMEN CLINIQUE
- Constantes : PA, FC, T°, EVA ou EN
- Signes de sepsis sévères
- Date des dernières règles
- Abdomino-lombaire :
- douleur brutale de la fosse lombaire unilatérale en général ou bilatérale
- irradiation au pubis, aux organes génitaux externes
- douleur spontanée ou provoquée à la palpation et percussion des deux fosses lombaires
- un gros rein palpable est en faveur d’une pyonéphrose
- iléus réflexe possible avec météorisme et silence auscultatoire par réaction péritonéale de contact, habituellement pas de défense
- signe de gravité : défense lombaire ou du flanc
- Chez l’homme :
- toucher rectal : signes de prostatite associée
- recherche d’une rétention urinaire : matité sus-pubienne
- Chez la femme enceinte :
- terme
- vomissements
- examen obstétrical +++ :
- PNA droite > gauche
- parfois fièvre isolée
- signes de complication : accouchement prématuré (recherche de contractions utérines)
- Chez la personne âgée :
- syndrome de glissement fébrile
- incontinence récente
- confusion
Tableaux atypiques
- Pyélonéphrite peu ou pas fébrile :
- cystites fébriles par reflux d’urines infectées dans le bassinet
- Pyélonéphrite décapitée :
- automédication
- risque : récidives car traitement trop court
- Choc septique inaugural :
- diabétique
- immunodéprimé
- vieillard : état de choc, marbrures, HoTA avec T° normale voire basse
- Nécroses papillaires : Intérêt du tamisage des urines : résidus de tissus mortifiés
- PNA indolores :
- diabétiques
- éthyliques
- transplantés rénaux
- trouble de conscience
- Chez le diabétique :
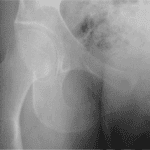
- pyélonéphrite emphysémateuse
- présence de gaz dans le parenchyme rénal et l’espace périrénal
- diagnostic radiologique sur TDM sans injection
EXAMENS PARACLINIQUES SIMPLES
- Bandelette urinaire : leucocyturie (> 15/mL), nitrites, hématurie, protéinurie :
- VPN : 95 à 99% (si absence de leucocytes et de nitrites)
- VPP : 30 à 50% => toujours réaliser un ECBU
- méthode de réalisation : urines fraiches, temps de lecture respecté
- nitrites : bactéries portant nitrate réductase (entérobactéries, négatives pour BG+)
- leucocyturie : leucocyte estérase
- en cas d’infection urinaire, l’urine est alcaline pH > 6,5
- Glycémie capillaire : déséquilibre glycémique
COMPLICATIONS
- Nécrose papillaire :
- apparition d’une hématurie avec présence de débris papillaires dans les urines
- apparition d’une douleur à type de colique néphrétique
- le pronostic est sévère avec risque de choc septique
- Septicémie +/- choc septique à gram négatif
- Abcès du rein :
- suppuration intra parenchymateuse rénale
- unique ou multiple
- diagnostiqué par l’échographie ou le scanner
- évolue favorablement sous antibiotique mais avec un risque de récidive
- se complique parfois d’une fistulisaton dans l’espace périnéphrétique ou dans les voies urinaires
- Phlegmon périnéphrétique :
- suppuration périnéphrétique
- se fait par voie hématogène
- l’ECBU peut être négatif s’il n’y a pas de contact avec les voies excrétrices
- évolue favorablement sous traitement
- en l’absence de traitement le phlegmon peut s’étendre dans toutes zones entourant le rein
- Pyonéphrose :
- survient en cas d’obstruction des voies urinaires
- risque de destruction du parenchyme rénal par fonte purulente
- la clinique retrouve un syndrome infectieux sévère, des douleurs lombaires et un gros rein.
- les formes latentes sont fréquentes
- le traitement repose sur l’antibiothérapie, le drainage des voies excrétrices pendant une longue durée et dans les formes les plus sévères un néphrectomie
- évolution en pyélonéphrite chronique
CIMU
- Tri 2 en cas de signes cliniques de gravité, sinon 3
Signes paracliniques
BIOLOGIQUE
- ECBU + antibiogramme : réalisé avant tout traitement :
- méthode de réalisation : après toilette, milieu de jet, conserver à 4° : sinon, risque de changement numération leucocytaire
- leucocytes > 10 000 leucocytes/ mL et germes :
- > 1 000 UFC/mL pour cystites aigues à E Coli
- > 100 000 UFC/mL pour cystites aigues à d’autres germes
- > 10 000 UFC/mL
- Hémocultures : si pratique hospitalière :
- positives dans 50% des cas, n’est pas un facteur de gravité
- NFS/plaquettes/CRP/TP/TCA : hyperleucocytose, syndrome inflammatoire
- Urée/créatininémie : insuffisance rénale
- Bêta-HCG : préthérapeutique, avant réalisation d’imagerie
IMAGERIE : EN PREMIERE INTENTION
- ASP : lithiase radio opaque
- Echographie des voies urinaires +/- prostatique dans les 24h :
- systématique dans les 2 à 3 jours suivant la pyélonéphrite
- signes de pyélonéphrite compliquée : recherche d’obstacle, d’abcès rénal, phlegmon péri-rénal
- dilatation des voies excrétrices
- signes échographiques d’extravasation urinaire
- calcul :
- 70 à 80 % des cas localisé à l’uretère terminal
- image hyperéchogène rétro-vésicale, avec un cône d’ombre postérieur, parfois associée à un oedème du méat
- uretère initial
- Echographie en urgence : problématique :
- suspicion de colique néphrétique fébrile
- pyélonéphrite dont les symptômes ne cèdent pas sous 48h-72h d’antibiothérapie
- insuffisance rénale aiguë
- moindre doute sur obstruction
- douleur lombaire unilatérale, faisant suspecter un obstacle sur la voie urinaire considérée.
- Uroscanner en urgence si signes de pyélonéphrite aiguë compliquée (insuffisance rénale, malformation rénale, rein unique, immunodépression, diabète, grossesse, âges extrêmes, chirurgie récente ) : meilleur examen pour explorer le parenchyme rénal
- en urgence si dilatation des voies excrétrices en échographie
- persistance de la fièvre (abcès), pyélonéphrite récidivante, phlegmon péri-néphrétique, doute diagnostic
- à distance : bilan lors d’une 2e pyélonéphrite
- calcul non visible, malformation, cicatrice corticale, tumeur des voies excrétrices
- hypoperfusion segmentaire visualisée par des images hypodenses triangulaires (à base externe et à sommet hilaire)
Diagnostic différentiel
PATHOLOGIE ABDOMINALE
- Appendicite
- Sigmoïdite
- Cholécystite
- Angiocholite
- Pancréatite aiguë
PATHOLOGIE UROLOGIQUE
- Tumeur vésicale
- Colique néphrétique
- Abcès rénal
- Cancer
- Nécrose papillaire (diabétique)
PATHOLOGIE GYNECOLOGIQUE
- Salpingite
- GEU
- Rupture de kyste de l’ovaire
- cervicite
AUTRES
- Pneumopathie basale
- Pleurésie
- Psychogène
- Rachialgie
- Tendinites ilio-lombaires
- Spondylodiscite
Traitement
TRAITEMENT PREHOSPITALIER / INTRAHOSPITALIER
Stabilisation initiale
- Traitement d’un sepsis éventuel
- Voie veineuse avec bonne hydratation
- Traitement antalgique
- Proparacétamol : 1 g IV lente sur 20 min
- Antibiothérapie IV initialement puis relais oral
Suivi du traitement
- Déperfusion après obtention apyrexie et en l’absence de vomissements/complication
- Relais thérapeutique oral
- Surveillance initiale des signes de sepsis qui conditionneront la suite de la prise en charge
- En cas d’obstacle : chirurgie en urgence :
- appel urologue
- levée d’obstacle : néphrostomie per-cutanée ou pose de sonde JJ
- pyonéphrose : néphrectomie
- abcès: drainage parfois indiqué en percutané ou chirurgical
- phlegmon périnéphrétique : drainage de la loge rénale
MEDICAMENTS
Traitement probabiliste : 10-14 jours sauf fluoroquinolone 7 jours
- Ceftriaxone 1 g/j ou cefotaxime 1 g x 3/j par voie injectable
- Ou fluoroquinolone per os (ciprofloxacine 500 mg x 2/j ou lévofloxacine 500 mg/j ou ofloxacine 200 mg x 2/j ) ou IV si PO impossible
- Si sepsis grave : ajout d’un aminoside (gentamicine 3 mg/kg x 1/j, netilmicine 6 mg/kg x 1/j, tobramycine 3 mg/kg x 1/j) 1-3 jours
- Relais oral en fonction de l’antibiogramme (amoxicilline, amoxicilline-acide clavulanique, céfixime, sulfaméthoxazole-triméthoprime sf 1er trim femme enceinte, fluoroquinolone orale)
- Contre indications des fluoroquinolones chez la femme enceinte
- Homme : considérer comme une prostatite aiguë
PNA compliquée
- Traitement par voie IV (grade A) : C3G ou FQ
- C3G :
- ceftriaxone 1 à 2 g IV / jour (IVL 3-4 min ou perf 30 min)
- ou céfotaxime : 1 g x 3 / jour IV (IVL 3-4 min ou perf 30 min)
- fluoroquinolones : la voie orale est prioritaire sauf impossibilité, contre indication pour les femmes enceintes et allaitement :
- ciprofloxacine 500 à 750 mg x 2 per os ou 200 mg x 2 ou 3 / jour IV en 30 min
- lévofloxacine : 500 mg x 1 / jour PO ou IV en 30 min
- ofloxacine 200 mg x 2 / jour orale ou IV en 30 min
- biantibiothérapie à limiter aux urosepsis, aux formes préoccupantes de PNA compliquées :
- ajouter aminoside :
- gentamicine : 3 mg/kg/j IV 1 fois / jour en perf de 30 min
- tobramycine : 3 mg/kg/j
- nétilmicine : 4 à 6 mg/kg/j
- arrêt à J3
- monitorage des taux sériques :
- à adapter à la fonction rénale
- à adapter à l’antibiogramme
- ajouter aminoside :
- durée totale : au moins 21 jours
- en cas d’obstacle : chirurgie en urgence
- appel urologue
- levée d’obstacle : néphrostomie percutanée ou pose de sonde JJ
- pyonéphrose : néphrectomie
- abcès: drainage parfois indiqué en percutané ou chirurgical
- phlegmon périnéphrétique : drainage de la loge rénal
- C3G :
Pyélonéphrite dans la forme simple
- La voie IV n’est pas celle recommandée en première intention
- Traitement ambulatoire :
- fluoroquinolones orales :
- ofloxacine : 200 mg en 2 à 3 prises / j
- ciprofloxacine 500-750 mg en 2 prises /j
- lévofloxacine : 500 mg x 1 / j
- C3G parentérale :
- céfotaxime 1 g x 3/ j
- ceftriaxone : 1-2 g/j IM
- antibiothérapie à adapter secondairement à l’antibiogramme :
- si allergie :
- sulfaméthoxazole + triméthoprime constitue alternative
- Bactrim forte 2 cp /j
- si infection à cocci gram + :
- amoxicilline / amoxicilline – acide clavulanique
- possibilité de garder en surveillance 12 à 24h au service des urgences
- si allergie :
- durée : 10 à 14 jours
- fluoroquinolones orales :
Femme enceinte
- Hospitalisation en service spécialisé
- Décubitus latéral gauche
- Antibiothérapie par C3G :
- ceftriaxone 1 à 2 g IV / jour (IVL 3-4 min ou perf 30 min)
- ou céfotaxime : 1 g x 3 / jour IV (IVL 3-4 min ou perf 30 min)
- Puis relais PO dès obtention de l’antibiogramme
- Discuter avec les spécialistes d’une association à un aminoside pour les formes graves.
- Durée : peu évaluée, admis de 12 à 21 jours
Personne âgée
- Traitement identique aux personnes jeunes
- Adaptation thérapeutique à une insuffisance rénale et selon les interactions médicamenteuses
Chez l’homme
- Traitement de la pyélonéphrite comme d’une
prostatite
:- fluoroquinolones : ofloxacine 200 mg x 2 / jour
- ou cotrimoxazole : 800 mg / 12h
- avec adaptation selon antibiogramme
- durée prolongée > 3 semaines (accord pro)
Patient diabétique
- Hospitalisation jusqu’à apyrexie
- Equilibration glycémique stricte
- Hydratation
- Antibiothérapie (cf. ci dessus)
- En cas de pyélonéphrite emphysémateuse : traitement médico-chirurgical
- antibiothérapie par C3G + sulfamides
- drainage per cutané ou chirurgie
Transplanté rénal
- Traitement systématique d’une bactériurie asymptomatique
- Fluoroquinlone ou C3G + aminoside
- Durée prolongée de 21 jours
- Avec adaptation à la fonction rénale et interactions avec les anticalcineurines
Remarque : fréquence des infections urinaires diminuées les six premiers mois de traitement lors de la prévention de la pneumocystose par cotrimoxazole
SUIVI DU TRAITEMENT
Tolérance des antibiotiques
- Fluoroquinolones :
- digestif : nausées, diarrhées
- céphalées
- dermatologiques : rash, prurit, photosensibilisation, phototoxicité
- tendinopathie
- cardiovasculaires : QT long, hypotension
- contre indications :
- femme enceinte ou allaitant
- déficit en G6PD, enfant en période de croissance
- hypersensibilité ; association énoxacine et théophylline
- Aminosides :
- clairance rénale
- monitorage des taux sériques
MEDICAMENTS
C3G
- Ceftriaxone (Rocephine) adulte 1 à 2g/j en une prise, enfant et nourrisson 50 mg/kg/j en une prise (IV, IM, SC)
- Céfotaxine (Claforan) adulte 2 à 3g/j en une prise, enfant et nourrisson 50 mg/kg/j en 2 à 3 en prises (IV, IM)
- Céfixime (Oroken) PO en relais d’un traitement parentéral de 4j, adulte 200 mg/12h, nourrisson et enfant > 6 mois 4 mg/kg/12h
- pour 10 à 14j dans les formes simples, 14 à 21jours dans les formes compliquées
Fluoroquinolone (PO ou IV)
- Ofloxacine (Oflocet) adulte 200 mg/12h (PO ou IV)
- Lévofloxacine (Tavanic) adulte 500 mg/24h (PO)
- Ciprofloxacine (Ciflox) adulte 500 à 750 mg/12h (PO ou IV)
- Pour 7j dans les formes simples, 14 à 21j dans les formes compliquées
- Les fluoroquinolones sont contre-indiquées chez l’enfant
- Attention : recommandations écrites de ne pas s’exposer au soleil et de ne pas faire de sport en raison du risque de tendinopathie
Amoxicilline
- Adulte 1g/8h, enfant et nourrisson 50 mg/kg/j (IV, IM, PO)
- Pour 10 à 14j dans les formes simples, 14 à 21jours dans les formes compliquées
Amoxicilline + Ac clavulanique (Augmentin)
- Adulte 1 g/8h, enfant et nourrisson 25 mg/kg/6h (IV, IM, PO)
- Pour 10 à 14j dans les formes simples, 14 à 21j dans les formes compliquées
Aminoside
- Gentamicine adulte et enfant 3 mg/kg/j (IVL, IM)
- Amikacine (Amiklin)15 mg/kg/j en 1 à 3 prise (IVL, IM, SC)
- Nétilmicine (Nétromicine) 4 à 6 mg/kg/j en 2 à 3 prises, enfant nourrisson et nouveau né 6 à 7,5 mg/kg/j en 3 prises (IM)
- Tobramycine (Nebcine) adulte et enfant 1 mg/kg/8h (IVL, IM)
- Pour 1 à 3j
Vancomycine
- Adulte 2g/j (500 mg/6h ou 1g/12h), enfant 10mg/kg/6h, nouveau né 30 mg/kg/j avant j7,45 mg/kg/j entre j7 et j30 sous contrôle des taux sérique
- La posologie doit être adaptée à la clairance de la créatinine
- 14 à 21j dans les formes compliquées
Triméthoprime-sulfaméthoxazole (Bactrim)
Surveillance
CLINIQUE
- Régression de la fièvre, des douleurs après 48/72 h
- Signes fonctionnels urinaires
- Diurèse
- Tolérance des médicaments
PARACLINIQUE
- ECBU per-traitement à J2
- Post-traitement précoce 1 semaine
- Et post-traitement tardif : 4-6 semaines (ce dernier est le seul obligatoire en ambulatoire)
Devenir / orientation
CRITERES D’ADMISSION
- Signes de gravité clinique
- Forme hyperalgique
- Doute diagnostique
- Impossibilité de réaliser le bilan en ambulatoire
- Vomissements incoercibles
- Conditions socio-économiques médiocres
- Doute sur les conditions d’observance du traitement
- Réanimation si :
- signes de sepsis sévère
- insuffisance rénale majeure
- Urologie si :
- PNA sur obstacle avec nécessité de drainage
- abcès rénal
- Femmes enceintes sont à hospitaliser au moins 24/48h
CRITERES DE SORTIE
- Pyélonéphrite aiguë simple sans signe de gravité clinique
- Bonne tolérance des médicaments, suivi médical ambulatoire possible
- Femme jeune (15-65 ans) sans facteur de risque de complication
- Plus de 65 ans sans comorbidité
ORDONNANCE DE SORTIE
- ECBU à 4-6 semaines du début du traitement
- Echographie rénale et des voies urinaires dans un délai < 72 heures
- Paracétamol 1 g x 4 / j
- Antibiothérapie adaptée, pendant 7 jours :
- ciprofloxacine 500 mg x 2 / j
- ou ofloxacine 200 mg x 2 / jour
- Puis adaptation thérapeutique selon antibiogramme
RECOMMANDATIONS DE SORTIE
- Reconsulter si persistance fièvre/douleur au delà de 72h :
- fièvre (> 38,5°C), frisson, douleur lombaire ou du flanc doivent disparaitre au plus tard à 48h
- les signes de cystites peuvent persister pendant 48 heures
- Boissons abondantes 2 litres/j
- Mictions fréquentes et post-coïtales
- Bonne hygiène périnéale d’avant en arrière
- Traitement d’une constipation
- Eviter les diaphragmes et spermicides
- Traitement d’une mycose vaginale
- Revoir médecin traitant
Mécanisme / description
- Infection du parenchyme rénal
- Le plus souvent à bacille à gram négatif
- Facteurs de risque :
- anomalie de l’appareil excréteur (lithiase, sténose urétérale ou urétrale par tumeur ou sténose, obstacle cervicoprostatique, reflux vésico-urétéral, hypertrophie prostatique, vidange incomplète de la vessie, méat ectopique, syndrome de la jonction urétérale)
- ménopause
- constipation
- infection génitale
- diabète
- vessie neurologique
- bilharziose
Algorithme
Adulte pour la forme typique à BG-
- En hospitalisation :
- repos
- perfusion de 2-3L/j de B26 (sauf insuffisance rénale et régime sans sel)
- antibiothérapie après 2 hémocultures par :
- ceftriaxone (Rocephine)ou céfotaxine (Claforan) IV
- si allergie aux bêtalactamines : ofloxacine (Oflocet) IV
- gentamicine : il est légitime d’associer au moins une dose unique de genta à tout patient hospitalisé pour forme grave
- antalgiques : paracetamol 1 g x 3/j (PO ou IV), Phloroglucinol (Spasfon) 1 amp x 3/j (PO ou IVL)
- l’adaptation de l’antibiothérapie se fera selon l’antibiogramme à la 48-72ème heure
- En ambulatoire :
- repos, boissons abondantes, conseil d’usage sur les quinolones
- ofloxacine (Oflocet) adulte 200 mg/12h (PO) ou lévofloxacine (Tavanic) adulte 500 mg/24h (PO)
- antalgiques : paracetamol et si besoin phloroglucinol (Spasfon) 2 cpx3/J (PO ou suppo)
- échographie rénale et des voies urinaires à réaliser sous 24 heures
- l’adaptation de l’antibiothérapie se fera selon l’antibiogramme à la 48-72e heure
Enfant pour la forme typique à BG-
- En hospitalisation :
- perfusion de B26 (sauf insuffisance rénale et régime sans sel)
- antibiothérapie après 2 hémocultures par :
- ceftriaxone (Rocephine)ou céfotaxine (lCaforan) IV
- après obtention de l’apyrexie vers 2-4 j relais PO par cefixime ou cotrimoxazole en 2 prises pour 10 à 14j dans les formes simples, 14 à 21 jours dans les formes compliquées
- gentamicine : il est légitime d’associer au moins une dose unique de genta à tout patient hospitalisé pour forme grave
- pas de fluoroquinolone en pédiatrie
- antalgiques : paracétamol dose poids x3/J (PO ou IV)
- l’adaptation de l’antibiothérapie se fera selon l’antibiogramme à la 48-72e heure
- En ambulatoire :
- repos, boissons abondantes
- ceftriaxone (rRcephine)ou céfotaxine (Claforan) IV
- après obtention de l’apyrexie vers 2-4 j, relais PO par cefixime ou cotrimoxazole en 2 prises pour 10 à 14 jours dans les formes simples, 14 à 21 jours dans les formes compliquées
- pas de fluoroquinolone en pédiatrie
- antalgiques : paracetamol dose poids x 3/j (PO ou IV)
- Echographie rénale et des voies urinaires à réaliser sous 24 heures
- l’adaptation de l’antibiothérapie se fera selon l’antibiogramme à la 48-72e heure
Bibliographie
- Recommandations de bonne Pratique, Diagnostic et antibiothérapie des infections urinaires bactériennes communautaires chez l’adulte, Afssaps 2008
- PILLY 2008 ; CMIT : édition 2008 ;
- Revue du praticien, oct 2003 N°16, les infections urinaires
- Guidelines from the infectious diseases society of america : Guidelines for Antimicrobial Treatment of Uncomplicated Acute Bacterial : Cystitis and Acute Pyelonephritis in Women 1999, p747
- Antibiogarde, guide d’antibiothérapie edition 2008
Auteur(s) : Suonara KHUNG, Nicolas SEGAL, Bertrand GALICHON
Facebook Page Medical Education——Website Accueil —— Notre Application
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com