Spécialité : genito-urinaire /
Points importants
- Epididymite compliquée d’une orchite dans la plupart des cas, mais une orchite ourlienne peut s’étendre à l’épididyme
- Garder en tête que toute douleur testiculaire est une torsion du testicule jusqu’à preuve du contraire (même en présence de fébricule)
- 15% des orchi-épididymites se chronicisent du fait d’un traitement mal conduit
- Epididymite : origine généralement bactérienne
- Orchite : origine généralement virale (ourlienne), signes généraux de la virose au premier plan
Présentation clinique / CIMU
SIGNES FONCTIONNELS
Généraux
- Fièvre > 38,5°C, frissons
Spécifiques
- Signes urinaires : brûlures urinaires, pollakiurie
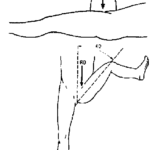
- Douleur scrotale intense unilatérale irradiant le long du cordon, de début rapidement progressif
CONTEXTE
Facteurs de risque
- Urétrite ou prostatite dans les jours précédents
- Partenaires multiples
- Geste urétral récent : chirurgie, sondage vésical, endoscopie
EXAMEN CLINIQUE
- Recherche de signe de choc septique (rare, sur terrain particulier : diabète, immunosuppression, dénutrition…)
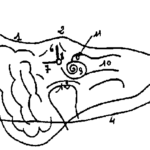
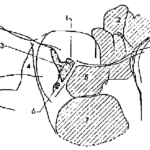
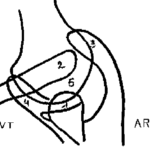
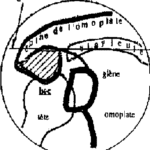
- Orchite : gros testicule dur, non ascensionné
- Epididymite : épididyme douloureux à la palpation, augmenté de volume, induré
- Urétrite ou écoulement urétral si infection sexuellement transmissible (mais l’urétrite est souvent asymptomatique)
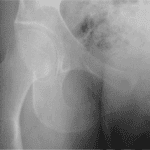
- Œdème scrotal inflammatoire rendant rapidement l’examen difficile, hydrocèle réactionnelle
- Douleur classiquement soulagée par la surélévation des testicules (inverse de la torsion du cordon spermatique)
- Toucher rectal : parfois prostatite associée
- Complications de la phase subaiguë :
- abcédation
- fistulisation cutanée
- fonte purulente du testicule
- thrombose veineuse
- Complications à distance :
- sclérose épididymaire avec stérilité secondaire en cas d’atteinte bilatérale
- nodules résiduels cicatriciels parfois douloureux
- récidive
EXAMEN PARACLINIQUE SIMPLE
- BU à la recherche d’une infection urinaire associée
CIMU
- Tri 2 à 5 en fonction de l’état clinique
Signes paracliniques
BIOLOGIQUE
- NFS : hyperleucocytose à polynucléaires neutrophiles
- CRP : augmentée
- Hémocultures (souvent négatives)
- ECBU avec premier jet. Recherche de mycoplasme, chlamydia, gonocoque (si possible PCR)
- Prélèvement urétral ou endo-urétral, en particulier si écoulement, avec écouvillon (Gram + frottis), à la recherche du germe en cause
- Prélèvement d’échantillon pour test de détection de N. Gonnorrhoeae et C. Trachomatis
- Si évolution trainante : recherche de bacille de Koch
- Si suspicion d’infection sexuellement transmissible : sérologie VIH (avec accord du patient), syphilis, hépatite B
IMAGERIE
- Aucun examen n’est habituellement nécessaire
- Echographie-Doppler si examen clinique difficile (importante hydrocèle) ou suspicion de complication (abcès)
Diagnostic étiologique
Age < 35 ans : épididymites à germes sexuellement transmissibles
- Chlamydiae trachomatis : tableau peu symptomatique
- Neisseria gonorrhoeae : rare en Occident
- Plus rares : E. Coli, Mycoplasma hominis, Candida albicans, Trichomonas
Age > 35 ans : épididymites à germes habituels de l’infection urinaire
- E. Coli +++
- Proteus mirabilis, Enterococcus faecalis, Pseudomonas aeruginosa
Causes plus rares
- Orchite ourlienne :
- orchite isolée dans un contexte d’atteinte par les oreillons
- évolution vers la résolution avec restitution ad integrum
- risque de stérilité si atteinte bilatérale avec séquelles cicatricielles (exceptionnel)
- Epididymite médicamenteuse :
- amiodarone à des doses > 200 mg/j
- régresse à l’arrêt du traitement ou diminution de la posologie
- Epididymite tuberculeuse :
- chroniques ou subaiguës
- diagnostic : recherche de bacilles alcoolo-acido-résistants avec identification du bacille de Koch dans les urines
- Epididymite bilharzienne :
- sujet d’origine sub-saharienne (Mali +++) ou égyptienne
Diagnostic différentiel
- Torsion du cordon spermatique : exploration chirurgicale au moindre doute
- Torsion de l’hydatide
- Cancer du testicule avec signes subaigus (hémorragie intratumorale ou nécrose tumorale)
- Traumatisme scrotal
- Hernie inguino-scrotale
Traitement
TRAITEMENT INTRAHOSPITALIER
- Antibiothérapie probabiliste débutée sans attendre les résultats bactériologiques mais adaptée secondairement au germe et à l’antibiogramme
- Antalgiques
MEDICAMENTS
Infection à Chlamydia Trachomatis ou gonocoque probable
- Ceftriaxone (Rocéphine) 250 mg IM, dose unique
- + Doxycycline (Vibramycine) 100 mg per os, 2 fois/j pendant 10 à 14 jours
- Augmentation rapide de la N. Gonorrhoeae résistante aux quinolones : traitement de deuxième intention si les épreuves de sensibilités aux antimicrobiens sont disponibles et la susceptibilité aux quinolones est démontrée. Au cas où l’épreuve de résistance aux antimicrobiens n’est pas disponible, un test de contrôle de l’efficacité du traitement est essentiel
Agent entéropathogène probable
- Ofloxacine (Oflocet) 200 mg per os, 2 fois/j pendant 14 jours
Surveillance
CLINIQUE
- Douleur
Devenir / orientation
CRITERES D’ADMISSION
- Douleur intense malgré le traitement antalgique
- Probable non compliance au traitement
- Signes généraux sévères, surtout chez le sujet âgé
- Complications
ORDONNANCE DE SORTIE
Selon le terrain
- Doxycycline 100 mg : 1 matin et soir pendant 14 jours
- Ou ofloxacine 200 mg : 1 matin et soir pendant 14 jours
- Paracétamol 500mg : à adapter à la douleur sans dépasser 2 matin, midi et soir, pendant 10 jours
- Suspensoir
- Sérologie VIH, VHB, VHC, TPHA, VDRL
RECOMMANDATIONS DE SORTIE
- Si infection sexuellement transmissible, examen clinique et traitement approprié chez tous les partenaires sexuels dans les 60 jours précédant l’apparition des symptômes
- Mesures de prévention des infections sexuellement transmissibles
- Repos au lit et suspensoir
- Prévenir de la possible persistance d’une gêne dans les semaines qui suivent (25% des cas)
Mécanisme / description
Contamination par voie rétrograde
- Homme jeune :
- propagation d’une infection de voisinage urétrale
- germes des infections sexuellement transmissibles
- Homme plus âgé :
- reflux d’urines contaminées ou contamination directe depuis l’urètre
- germes des infections urinaires
- causes : obstacle sous-vésical (hypertrophie de la prostate, sténose de l’urètre) avec mauvaise vidange vésicale, contamination lors d’un geste endo-urétral ou vasico-prostatique
Contamination par voie hématogène
- Mécanisme préférentiel pour l’orchite
- Rare mais possible pour l’épididymite
Bibliographie
- Naber KG et al. EAU guidelines for the management of urinary and male genital tract infections. Urinary Tract Infection (UTI) Working Group of the Health Care Office (HCO) of the European Association of Urology (EAU). Eur Urol. 40:576-88, 2001
- Updated recommended treatment regimens for gonococcal infections and associated conditions – United States, April 2007
- Garthwaite MA, Johnson G, Lloyd S, Eardley I. The implementation of European Association of Urology guidelines in the management of acute epididymo-orchitis. Ann R Coll Surg Engl. 89:799-803. 2007
- Urologie. Roupret M, Perlemuter G, AFUF. Elsevier Masson, 2007
Auteur(s) : Jean-François VIGNEAU
Facebook Page Medical Education——Website Accueil —— Notre Application
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com