Spécialité : metabolisme /
Points importants
- Natrémie > 145 mmol/L
- La natrémie est le principal déterminant de l’osmolalité extracellulaire et par conséquent de l’hydratation et du volume intracellulaire
- Hypernatrémie = hyperosmolalité plasmatique responsable d’une déshydratation intracellulaire
- Evaluer le secteur extracellulaire +++
- Rechercher une polyurie (> 3 litres d’eau) dans l’anamnèse évocatrice de diabète insipide
Présentation clinique / CIMU
SIGNES FONCTIONNELS
- Les signes cliniques sont essentiellement neurologiques
Généraux
- Asthénie
- Fièvre
- Altération de l’état général
- Syndrome confusionnel
- Trouble de la conscience
- Agitation, crises convulsives
- Soif intense
- Recherche de polyurie/polydipsie pour diagnostic étiologique
Spécifiques
- Il n’existe pas de signes spécifiques liés à l’hypernatrémie
- Rarement hémorragie focale intraparenchymateuse ou méningée, thrombophlébite cérébrale
CONTEXTE
Terrain
- Sujets âgés +++
Traitement usuel
- Diurétiques
- Lithium
- Amphotéricine
Antécédents
- Diabète insipide (central ou néphrogénique)
- Tumeur
Facteurs de risque
- Facteur de déshydratation extracellulaire (perte digestive, pertes cutanées)
- Surcharge sodée (par soluté bicarbonate, ingestion d’eau de mer)
Circonstances de survenue
- Sujet âgé avec perte extra-rénale (digestive ou cutanée sur hyperthermie) dans contexte de prise de diurétiques au long cours
EXAMEN CLINIQUE
Les signes cliniques sont essentiellement
- Neurologiques liés à la déshydratation intracellulaire :
- syndrome pyramidal (Babinski)
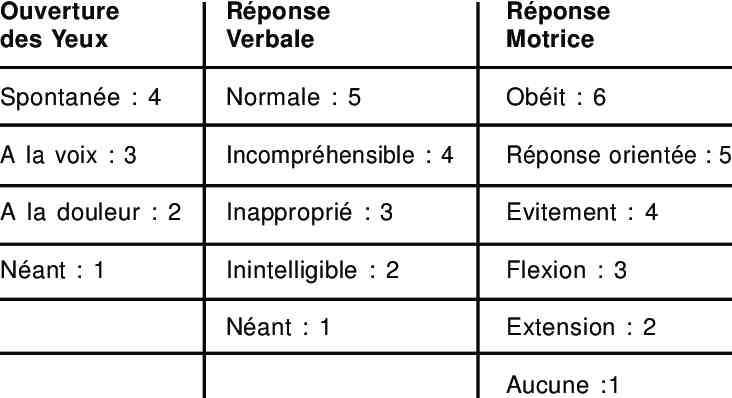
- troubles de conscience (évaluer Score de Glasgow
 score de Glasgow
score de Glasgow
)
- Hémodynamique :
- HoTA, HoTA orthostatique
- tachycardie
- oligurie ou polyurie
- signes de déshydratation
- Sécheresse des muqueuses :
- hypotonie des globes oculaires
- pli cutané
EXAMENS PARACLINQUES SIMPLES
- Glycémie capillaire (recherche d’une hyperglycémie)
- Bandelette urinaire
- Diurèse des 24 h
CIMU
- Tri 1 à 4 en fonction de l’état neurologique et de l’hémodynamique
Signes paracliniques
BIOLOGIQUE
- Ionogramme sanguin
- Ionogramme urinaire (osmolalité urinaire ++++)
- Formule de l’osmolalité urinaire :
- osmolalité urinaire = 2 x [Na (mmoles / L) + K (mmol / L)] + urée (mmol / L) + glucose (mmol / L)
IMAGERIE
- Pas d’imagerie spécifique selon étiologie et rarement en urgence (IRM cérébrale)
Diagnostic étiologique
- Basé sur l’anamnèse, l’évaluation du secteur extracellulaire, la mesure de l’osmolalité urinaire +++
- Les étiologies des hypernatrémies peuvent être catégorisées en 3 parties
Perte d’eau pure ( Hypernatrémie et secteur extracellulaire normal)
- Perte insensible non compensée :
- inaccessibilité à l’eau (coma, confusion, milieu hostile désertique)
- rarement hypodipsie
- Diabète insipide central : défaut de sécrétion ADH :
- polyurie > 3 L d’eau
- osmolalité urinaire < osmolalité plasmatique
- les causes :
- post traumatique, ou post chirurgicale
- tumorale hypophysaire ou hypothalamique (germinome, adénome hypophysaire, craniopharyngiome, lymphome, métastases)
- granulome, tuberculose, sarcoïdose, histiocytose X de Langerhans, maladie de Wegener
- infectieuse (méningo-encéphalite), post-hémorragie méningée
- syndrome de Sheehan
- idiopathique
- Diabète insipide néphrogénique : insensibilité du tube rénal collecteur à l’ADH :
- polyurie > 3 L d’eau
- osmolalité urinaire < osmolalité plasmatique
- les causes :
- affections héréditaires (liées à X ou autosomique récessif)
- toxiques (lithium, amphotéricine B, Foscarnet…)
- hypercalcémie/hypokaliémie
- néphropathie tubulo-interstitielle (drépanocytose, amylose…)
- insuffisance rénale chronique
Perte de liquides hypotoniques (hypernatrémie et hypovolémie), (perte d’eau > perte sodée)
- Perte extrarénales : urines peu abondantes concentrées, hyperosmolaires > 700 mosmol/kg, hyponatriurèse :
- pertes digestives (vomissements, diarrhée, lavages gastriques répétés, aspirations digestives, fistules digestives, ponctions d’ascite répétées…)
- séquestrations (sur 3e secteur occlusion intestinale)
- pertes cutanées (sudations prolongées, fièvre, exercices intenses, coup de chaleur)
- Pertes rénales : urines abondantes, hypo-osmolaires 100 mosmol/kg avec hypernatriurèse :
- rein normal :
- diurétiques de l’anse et thiazidiques ++
- polyurie osmotique (hyperglycémie, hyperurémie, perfusion de mannitol)
- néphropathie :
- les néphropathies tubulo-interstitielles aiguës à la phase de reprise de diurèse
- les levées d’obstacle sur les voies urinaires
- les néphropathies interstitielles chroniques d’origine urologique (reflux vésico-urétéral, lithiase pyélocalicielle…)
- les néphropathies d’origine métabolique (diabète sucré, syndrome de Burnett) ou toxique (abus d’analgésiques)
- rein normal :
Surcharge sodée (rare) (signes extracellulaires d’inflation hydrosodée)
- Perfusion d’eau de solutés bicarbonates hypertoniques
- Ingestion d’eau de mer
- Alimentation parentérale hypertonique
Traitement
STABILISATION INITIALE
Hypernatrémie sur perte d’eau pure
- Le traitement est principalement étiologique +++
- Corriger le déficit en eau :
- formule déficit en eau : poids habituel x 0,6 [ (Na mesurée/140) -1]
- La correction doit être progressive : 50% en 8 à 12 h puis le reste sur 24-48h; dès que possible, passer à la voie orale
- Préférer la voie orale ou sonde nasogastrique (eau pure)
- Si perfusion : préférer sérum hypotonique (sérum G5 % +++, sérum salé hypo-osmotique 0,45%)
- Pas d’indication au Minirin aux urgences surtout si absence de diagnostic certain de diabète insipide central (seule et unique indication)
Hypernatrémie sur perte d’eau hypotonique
- Le traitement est principalement étiologique +++
- Corriger le déficit en eau (cf. ci-dessus)
- Corriger le déficit sodé mais de manière hypotonique ++++ (surtout et seulement si signe d’hypovolémie importante sérum salé 0,45%)
- Pas de sérum NaCl 0,9%
Hypernatrémie sur inflation hydrosodée
- Le traitement est principalement étiologique +++
- Déplétion sodée par diurétique de l’anse (rarement)
- Correction lente sinon risque d’oedème cérébral surtout si hypernatrémie chronique (maximum 0,7 mmol/L/h +++ dans ce cas)
MEDICAMENTS
- Sérum glucosé 5%
- Boissons abondantes
Surveillance
CLINIQUE
- Neurologique (trouble de conscience) : GCS/4h
- Hémodynamique (signes d’hypovolémie) : FC, PA, diurèse/4h
PARACLINIQUE
- Ionogramme sanguin 4 à 6 heures après le début de la correction
- Ionogramme urinaire
Devenir / orientation
CRITERES D’ADMISSION
Hospitalisation en réanimation
- Signe de collapsus vasculaire (hémodynamique instable avec signes de choc périphérique dans un contexte d’hypovolémie)
- Si trouble de la conscience sur hypernatrémie et/ou hyperglycémie associée
- Coma diabétique…
Service d’hospitalisation
- Si absence de signe gravité clinique (hémodynamique ou neurologique) à visée thérapeutique et étiologique
CRITERES DE SORTIE
- Correction des troubles hypernatrémiques avec diagnostic étiologique trouvé et traité (arrêt d’un médicament, disparition des signes digestifs…)
ORDONNANCE DE SORTIE
- Selon l’étiologie retrouvée
RECOMMANDATIONS DE SORTIE
- Contrôle ionogramme dans 3 jours
- Consigne de reconsulter si apparition nouvelle symptomatologie
Mécanisme / description
LE SODIUM
- Est le principal responsable de l’osmolalité extracellulaire (cf formule). L’absorption se fait par le tube digestif, l’excrétion est rénale (régulée) et extrarénale (non régulée : digestive cutanée)
- Au niveau du glomérule rénal, l’ion sodé est filtré puis est réabsorbé selon la régulation, principalement au niveau du TCP (65%) et de l’anse (25%)
- Il joue un rôle prépondérant dans la volémie efficace (partie du secteur extracellulaire assurant la perfusion des tissus)
- Cette volémie efficace est régulée par plusieurs effecteurs stimulés par l’intermédiaire de récepteurs (volorécepteurs)
- Les récepteurs se situent au niveau de l’oreille droite, de la crosse aortique, des sinus carotidiens et stimulent le système sympathique et la sécrétion du facteur atrial natriurétique
- Au niveau rénal, l’artériole afférente va mettre en alerte le système rénine angiotensine aldostérone
L’EAU
- Les entrées d’eau au niveau de l’organisme sont assurées principalement par les boissons et l’alimentation
- L’excrétion d’eau est principalement rénale mais aussi cutanée respiratoire et digestive
- La régulation du bilan en eau de l’organisme est réalisée par l’intermédiaire de la sensation de soif (au niveau du centre hypophysaire, stimulé par des osmorécepteurs, des barorécepteurs et des volorécepteurs). Cette régulation est aussi assurée par l’ADH (hormone antidiurétique secrétée par la post-hypophyse) qui agit sur le rein par l’intermédiaire de récepteurs entrainant la stimulation des aquaporines (canaux à eau réabsorbant l’eau au niveau du tube contourné distal)
LE SYSTEME RENINE ANGIOTENSINE ALDOSTERONE
- Lors d’une hopovolémie efficace, ce système est stimulé entrainant la formation d’angiotensine I à partir d’angiotensinogène (sécrété par le foie) par l’intermédiaire de la rénine
- Cette angiotensine I est transformée en angiotensine II par l’intermédiaire de l’enzyme de conversion (secrétée par le poumon)
- L’angiotensine II a 3 fonctions : dipsogène (sensation de soif au niveau des centres de la soif), sécrétion d’aldostérone stimulant la NaKATPase (réabsorption de 3 ions sodés pour 2 ions potassiques excrétés au niveau rénal), et vasopresseur
- Ces 3 mécanismes entrainent une augmentation de la volémie efficace (apport d’eau, réabsorption sodée et vasopression)
L’OSMOLARITE PLAMATIQUE est de 285 à 300 mosmol/L
- L’osmolarité est en équilibre entre le secteur extracellulaire et intracellulaire :
- formule de l’osmolarité :
- osmolarité plasmatique (mmol/L) = natrémie (mmol/L) x 2 + glycémie (en mmol/L) + urée sanguine (en mmol/L)
- formule de l’osmolarité :
- L’osmolarité extra cellulaire est stable, la régulation est réalisée par l’eau (soif ; réabsorption tubulaire)
- Toute modification de l’osmolarité extracellulaire entraine un mouvement d’eau pour équilibrer les différentes osmolarités du secteur extracellulaire et du secteur intracellulaire. Le passage d’eau se fait du secteur hypo-osmolaire au secteur hyperosmolaire
- Ainsi, une hyponatrémie hypo-osmolaire entraine un passage du secteur extracellulaire vers le secteur intracellulaire ( hyperhydratation intracellulaire = oedème cérébral)
- Une hypernatrémie hyperosmolaire entraine un passage d’eau du secteur intracellulaire au secteur extracellulaire (déshydratation intracellulaire)
Bibliographie
- Pathogenesis and treatment of hypernatremia. Kang SK, Kim W, Oh MS.Nephron. 2002;92 Suppl 1:14-7. Review
- Gennari FJ: Serum osmolality: Use and limitations.N Engl J Med 1984;310:102-105
- Feig, PU, McCurdy DK: The hypertonic state.N Engl J Med 1977;297:1444-1454
- Adrogue HJ, Madias NE: Hypernatremia. N Engl J Med 2000;342:1493-1499
- MacManus ML, Churchwell KB, Strange K: Regulation of cell volume in health and disease.N Engl J Med 1995;333:1260-1266
Auteur(s) : Franck PERRUCHE
Facebook Page Medical Education——Website Accueil —— Notre Application
- Pour plus des conseils sur cette application et developpement de cette dernier contacter avec moi dans ma emaile support@mededuct.com

 score de Glasgow
score de Glasgow